Можно ли есть суп из шпината при панкреатите

Шпинат – зеленый листовой овощ, чрезвычайно популярный в европейской кухне. В свежем виде его употребляют отдельно, в салатах, делают из него сок, используют при изготовлении бутербродов и оформлении блюд. Нейтральный вкус шпината дает возможность сочетать его с самыми разными ингредиентами: из замороженного и свежего шпината готовят супы-пюре, гарниры, добавляют в мясные и рыбные блюда, омлеты, выпечку и т.д. В традиционной русской кухне шпинат не слишком распространен, однако его все чаще можно встретить на прилавках магазинов, его рекомендуют включать в меню диетологи и сторонники здорового питания.
Безусловно, шпинат является весьма полезным растением, обеспечивающим организм ценными витаминами и минералами, растительным белком. Свежие листья этого овоща богаты витамином A и бета-каротином, которые необходимы для зрения, в нем много витамина K, участвующего в процессе свертывания крови, витаминов группы B, C и E. Шпинат – хороший источник железа, марганца, калия, йода и других микроэлементов.
Шпинат рекомендуется употреблять при анемии, нарушениях зрения (в том числе ночного), при болезнях нервной и сердечно-сосудистой систем. При своей достаточно высокой питательности овощ малокалориен, поэтому включается в диету при ожирении. Регулярное употребление шпината в свежем виде хорошо сказывается на состоянии кожи, волос и ногтей; положительно влияет на высшую нервную деятельность, улучшая память, активность и работоспособность; предотвращает развитие онкологических заболеваний.
Но, несмотря на все свои полезные свойства, шпинат показан далеко не всем. Его употребление оказывается опасным при мочекаменной болезни и дизметаболических нефропатиях, при калькулезном холецистите, при воспалительных заболеваниях желудочно-кишечного тракта. Людям, страдающим острым или хроническим панкреатитом, тоже лучше полностью отказаться от использования шпината в своем питании.
Чем опасен шпинат при панкреатите
Главной особенностью, исключающей шпинат из рациона больных панкреатитом, является крайне высокое содержание щавелевой кислоты, особенно в листьях немолодого растения. Щавелевая кислота вызывает выраженное раздражение слизистых оболочек пищеварительного тракта, стимулирует выделение желудком соляной кислоты, вслед за которым усиливается панкреатическая секреция, усугубляющая повреждение поджелудочной железы. Употребление при панкреатите продуктов, содержащих большое количество щавелевой кислоты, может привести к развитию тяжелого обострения заболевания.
Кроме того, щавелевая кислота обладает способностью связывать кальций, препятствуя его усвоению и способствуя образованию камней (оксалатов) в почках, желчных протоках и желчном пузыре. А нарушения оттока желчи – одна из главных причин панкреатита.
Помимо щавелевой кислоты, листья шпинаты богаты клетчаткой, в том числе грубой, употребление которой на фоне панкреатита сопровождается метеоризмом и резями в животе, провоцирует обострение.
Сейчас нередко можно встретить советы по использованию шпината при панкреатите, при этом больным рекомендуют отваривать листья с добавлением молока для нейтрализации щавелевой кислоты или включать в питание только молодой овощ, в котором кислоты содержится меньше. Однако такие мероприятия могут лишь частично нейтрализовать действие кислоты. В то же время шпинат отнюдь не является незаменимым продуктом питания: все содержащиеся в нем ценные вещества можно получить из других продуктов, не подвергая себя при этом неоправданному риску.
| Белки | 2.9 г |
|---|---|
| Углеводы | 2.0 г |
| Жиры | 0.3 г |
| Калорийность | 23.0 ккал на 100 грамм |
Оценка соответствия диете при хроническом панкреатите: -10.0
C, B1, B2, B5, B6, B9, A, Bp, E, бета-каротин, K, PP

Но, как именно приготовить, то или иное блюдо, вы должны знать сами. Поэтому рассмотрим некоторые рецепты диетических супов при панкреатите.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Полезные свойства овощных супов
Овощной суп при панкреатите должен присутствовать в ежедневном рационе. Ведь заболевание связано с нарушением работы поджелудочной железы.
- Углеводами.
- Витаминами.
- Микроэлементами.
- Белками.
Суп из нежной цветной капусты
- Небольшой картофель;
- Капуста (цветная);
- Немного моркови и лука;
- Масло;
- Соль положить по вкусу.
Молочно-овощной суп-пюре
- Цветная капуста;
- Желток;
- Муки, примерно 10 г.;
- Кабачки;
- Масло оливковое;
- Молоко;
- Соль;
- Сметана.
Вегетарианские супы при панкреатите
Рисовый вегетарианский суп
- картофель: 1 шт.;
- немного моркови;
- рис 2 ст. ложки;
- вода: 700 мл.;
- щепотка соли.
Овсяный суп
Как питаться при хроническом панкреатите?
Суп-крем из курицы и кабачков
- Вода – 1 литр.
- Кабачок.
- Картофель – 2 штуки.
- Морковь 1 штука.
- Укроп.
- Куриное филе – 150 грамм.
- Соль – щепотка.
- Сливочное масло.
Нежный суп на скорую руку
- морковь,
- картофель
- и лук.
Молочный суп с гречневой крупой
- молоко примерно 1.5 литра,
- вода 200 мл,
- гречневая крупа (светлая) – 2-3 столовые ложки,
- а также немного сахара.
Можно ли приготовить суп из рыбы?
Рассмотрим идеальный суп при панкреатите:
- Рыба -400 грамм.
- Овощи: морковь, лук и небольшой кабачок.
- Свежее молоко – 0.5 стакана.
- Соль – щепотка.
- Зелень.
- Сельдерей.
- Картофель.
- Мука.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Осталось приготовить кабачок — его нарезать на небольшие кусочки и сварить с картофелем.
Панкреатит представляет собой воспаление тканей поджелудочной железы. Пациент часто ощущает опоясывающие резкие боли, которые усиливаются и становятся нестерпимыми после приема тяжелой для переваривания пищи. Панкреатит опасен в первую очередь возможностью развития панкреонекроза. Эта болезнь очень часто приводит к летальному исходу при отсутствии своевременной медицинской помощи. В статье описаны принципы диеты: что можно есть, что нельзя. Панкреатит можно уменьшить в его проявлениях и добиться стойкой ремиссии - но только при условии правильного питания.
Питание при панкреатите
Поджелудочная железа - орган, который чутко реагирует даже на самые крохотные дозы поступающих с пищей нутриентов. Особенно ядовит для нее этиловый спирт. Даже совсем незначительные дозы этого яда, которые содержатся в банке 0,5 пива, могут спровоцировать приступ обострения панкреатита. Почти все люди с хроническим алкоголизмом страдают от опоясывающих болей в абдоминальной области, свойственных панкреатиту.
Для того чтобы купировать приступ, мало принимать обезболивающие лекарства и ферментированные препараты. Очень важно придерживаться правильного питания по медицинскому столу №5.

Список запрещенных продуктов при панкреатите
Продукты и напитки, которые категорически запрещены как в период обострения панкреатита, так и при его хроническом течении:
- любые алкогольные напитки;
- жирное мясо - свинина, баранина - и бульоны из него;
- жирный творог, молоко, сыры, ряженка, айран;
- любые жареные блюда;
- блюда, в которых продукты порезаны крупными кусками - плов, рагу, бифштекс;
- жирные сорта рыбы - это все наименования из семейства лососевых;
- желтки куриных яиц;
- некоторые цитрусовые фрукты, кислые ягоды - тут все индивидуально, фрукты могут как провоцировать обострение, так и не делать этого.
Что можно употреблять в пищу людям с панкреатитом
Очень важно, чтобы пища не раздражала стенки желудка и не провоцировала избыточную выработку желудочного сока и ферментов. Для этого следует кушать максимально постную, тщательно измельченную пищу.
- Из хлебобулочных изделий следует отдавать предпочтение постному хлебу, а также продукции из цельнозерновой муки.
- В супермаркетах есть отделы питания для людей на диете - там можно выбрать особые хлебцы из ржаной муки, которые гарантированно не вызовут приступ.
- Можно употреблять в пищу любые молочные продукты, которые содержат менее 5% жирности. Сыры лучше выбирать домашние, по тому же принципу - с минимальным процентом жирности, не слишком соленые и не острые.
- Овощи можно любые, отваренные или приготовленные на пару. Перед употреблением в пищу желательно тщательно измельчить их на терке или в блендере.
- Фрукты кушать можно, но лучше не в сыром виде, а в запеченном или хотя бы предварительно перетереть в блендере таким образом, чтобы в желудок не попадали крупные куски. Ягоды следует выбирать сладкие, мягкие, не кислые.
- Каши из любых круп и бобовых - гречневая, рисовая, нутовая, перловая, овсяная - желательны к употреблению как в период обострения панкреатита, так и в период ремиссии. Чтобы не сомневаться в том, что каша не вызовет приступа - для начала можно попробовать ложку-две. Но чаще всего каши переносятся отлично, как и овощные супы на воде.
Правила приготовления пищи для пациентов с панкреатитом
Любые блюда следует готовить по следующим принципам:
- Избегать крупных кусков мяса, овощей, фруктов.
- Стараться максимально мелко перетирать на терке ингредиенты салатов или вторых блюд.
- Использовать минимум соли и специй, зелени.
- Чем более постная на вкус будет пища - тем меньше вероятность того, что настанет обострение.
- Не следует запивать пищу горячим чаем или кофе, в крайнем случае можно запить обезжиренным кефиром комнатной температуры.
- Не следует готовить первые блюда на бульоне, лучший выбор - это овощной суп на воде.
- Не следует принимать в пищу излишне холодные или горячие продукты и блюда - это почти гарантированно спровоцирует приступ панкреатита. Оптимально, чтобы пища была комнатной температуры.
Куриный суп с овощами
Рецепт овощного супа при панкреатите прост и полезен. Приготовление этого первого блюда не займет много времени - около получаса будет вполне достаточно. Вместо хлеба к первому блюду можно использовать самостоятельно приготовленные сухарики или диетические хлебцы. Чтобы гарантированно избежать приступа - не следует принимать в пищу этот вкусный диетический суп слишком горячим. Оптимально, чтобы он остыл до комнатной температуры.
Понадобятся следующие ингредиенты:
- 1 шт. куриного филе;
- 1 очищенная крупная картофелина;
- 1 очищенная морковь среднего размера;
- 1 маленькая луковица, очищенная от кожуры;
- пара веточек укропа и столько же - петрушки.

Основное правило - никакого бульона! Рецепт овощного супа при панкреатите не подразумевает варку кости или бульона. Одно филе надо порубить на мелкие кусочки размером примерно по сантиметру. Предварительно отварить в подсоленной воде. Затем предварительно отварить все овощи, которые должны быть нарезаны тонкой соломкой.
Затем отмерить литр чистой воды, подсолить ее по вкусу, довести до кипения и погрузить туда все заготовленные ингредиенты. Добавить мелко порубленную зелень. Варить на медленном огне в течение десяти минут. Вы удивитесь, но получится довольно наваристый и ароматный суп, ничуть не хуже по вкусовым свойствам, чем привычные нам всем супы на куриной кости.
Капустный овощной суп при панкреатите
Рецепт отличается содержанием в бульоне различных сортов капусты. Этот овощ полезен при панкреатите, так как не вызывает обострение. Только важно хорошо отварить нашинкованную капусту - в противном случае желудку будет сложно ее переварить и пациента может беспокоить вздутие живота и метеоризм.
Понадобятся следующие ингредиенты:
- капуста брокколи, предварительно отмытая и мелко нашинкованная - около 400 граммов;
- молодая белокочанная капуста, нашинкованная тонкой соломкой или натертая на корейской терке - около 200 граммов;
- цветная капуста - около 400 граммов;
- пара очищенных картофелин среднего размера, порезанных кубиками;
- одна морковь, протертая на мелкой терке;
- веточка укропа и петрушки для придания супу с брокколи аромата.
Набрать в кастрюлю около полутора литров воды, довести до кипения и добавить соль по вкусу. Погрузить все ингредиенты и варить на среднем огне в течение 25-30 минут. Готовность отслеживать по состоянию капусты - она должна быть совершенно мягкой и не хрустящей.
Рецепт овощного супа при панкреатите с капустой отличается своей простотой и вместе с тем изысканностью. Разнообразие видов капусты и морковь делают суп ярким и аппетитным. Наваристый овощной бульон очень сытный и отвлечет пациента от чувства голода надолго.

Рецепт супа при панкреатите в период обострения
Это довольно аскетичный вариант - он идеален в период обострения, когда опоясывающая боль не дает заниматься повседневными делами, а голод лишь усугубляет ситуацию. Рецепт диетического овощного супа-пюре при панкреатите спасал не раз каждого пациента, кто не понаслышке знаком с такими болями.

- пара картофелин среднего размера;
- половина одной куриной грудки (предварительно отваренной);
- половина морковки;
- немного предварительно отваренного нута - около двухсот граммов.
Набрать в кастрюльку литр воды, погрузить в нее овощи, довести до кипения и отварить до готовности. За пять минут до выключения огня положить в кастрюлю грудку и нут. Перелить все в блендер и измельчить до состояния пюре.
Можно добавить горсть протертого на терке сыра - получится овощной суп с сыром. В период обострения следует выбирать только постные сорта сыра или на время вовсе отказаться от добавления его в суп-пюре.
Готовое блюдо надо кушать только тогда, когда оно остынет до комнатной температуры или будет чуть теплым.

Секреты приготовления ароматных молочных супов для людей с панкреатитом
Пациентам на диете часто хочется побаловать себя необычным рецептом первых блюд. А еще им очень не хватает десертов. Суп с плавленым сырком - как раз такой вариант необычного первого блюда. Первую порцию не стоит готовить чрезмерно обильную, ведь такой вкус может не понравиться. Он очень своеобразный, во многом зависит от качества используемого плавленого сырка. Иногда он может быть чистым сливочным, а иногда - отдавать неприятной химической отдушкой.
- один сливочный плавленый сырок хорошего качества;
- кусочек куриного филе 200-220 граммов, предварительно отваренный и мелко порубленный;
- пара картофелин, порезанных кубиками;
- одна морковь, протертая на мелкой терке;
- по веточке укропа и петрушки для аромата.
Набрать в кастрюлю литр воды, добавить соль по вкусу. Погрузить в нее овощи, довести до кипения и отварить до готовности. За пять-семь минут до выключения огня положить в кастрюлю курятину и сырок, тщательно перемешать. Сырок начнет на глазах расползаться и очень скоро, за две-три минуты, растворится полностью. Суп с плавленым сырком также называют сливочным или молочным. Он получается ароматный и сытный.

Суп-свекольник для больных панкреатитом
Это вкусный рецепт простого овощного супа, который подойдет всем людям с заболеваниями органов желудочно-кишечного тракта. Изюминкой его являются красный цвет и привкус свеклы.
На литр воды понадобятся следующие ингредиенты:
- одна маленькая свекла, протертая на мелкой терке;
- одна картофелина среднего размера;
- кусочек нежирной телятины - около 150 граммов;
- морковь среднего размера;
- луковица среднего размера.
Довести воду до кипения и погрузить в нее все овощи, предварительно потерев их на мелкой терке. Свекла сразу придаст супу насыщенный багровый оттенок. На среднем огне проварить овощи около пятнадцати минут, добавить мелко порубленную телятину. Не забыть посолить суп по вкусу.

Сладкое бананово-творожное суфле
Почти всем пациентам с панкреатитом не хватает сладкого. Вот простой рецепт творожного суфле, которое не вызовет обострения. Потребуются следующие ингредиенты:
- пачка обезжиренного творога;
- один банан;
- полстакана обезжиренного молока;
- чайная ложечка сахарной пудры.
Погрузить все ингредиенты в блендер и измельчить до состояния воздушного суфле. Помните: нельзя употреблять такой десерт холодным! Он, как и все прочие блюда, должен быть комнатной температуры.
Запеченное яблоко с корицей
При панкреатите можно кушать только сладкие яблоки, так как зеленые кислые сорта могут спровоцировать приступ заболевания. Есть простой рецепт безопасного десерта, который придаст сытость и удовлетворит любителей сладостей.
Следует взять несколько крупных сладких красных яблок, разрезать каждое пополам и вынуть ножом сердцевину. Посыпать сахарной пудрой (можно обойтись и без этого) и совсем немного - корицей. Несколько граммов не принесут вреда состоянию здоровья, зато создадут неповторимый аромат. Следует учесть, что если в данный момент у пациента обострение - лучше воздержаться от употребления в пищу яблок с корицей.
Выложить яблоки на противень, на пергамент. Запекать при температуре около 180 градусов на протяжении десяти минут.

При заболевании поджелудочной железы нужно постоянно поддерживать диету кушать пищу мягкую, не жирную, которую желудок сможет переварить без труда. Конечно, на ум сразу приходит суп, но приготовление супов для поджелудочной железы будет существенно отличаться от такого блюда в привычном его понимании.
Можно ли вообще употреблять такое блюдо при воспалении поджелудочной железы?
Те люди, которые хотя бы однажды пережили приступ, знают, насколько это неприятно, поэтому стараются не кушать тех продуктов, которые могут вызвать обострение.
Данное блюдо ценится из-за того, что его употребление улучшает работу всего желудочно-кишечного тракта, в некоторых случаях помогает притупить боль, а то и вовсе ее ликвидировать. Оно содержит необходимые микроэлементы, которые необходимы больному, а также выводит токсины. То есть, при панкреатите можно не отказываться от диетического супа вообще.
Существует великое множество рецептов, и больной может готовить те, которые соответствуют его вкусу и личным предпочтениям, но все же стоит придерживаться ряда общих правил.
Какие супы можно готовить для больного?
Для начала стоит сказать о том, что все блюда, в том числе и те, которые готовятся специально для больного, можно разделить на следующие группы:
- овощные,
- пюре и крем (сюда же можно отнести и сырные, которые в случае болезни не противопоказаны вовсе),
- на бульоне,
- молочные.
При приготовлении этих блюд нужно придерживаться нескольких правил:
- Как правило, все хозяйки обжаривают лук и морковь, перед тем, как положить в блюдо. Ответ на вопрос, можно ли есть такой суп в случае заболевания, является отрицательным. В нашем случае такой этап нужно отменить, так как при панкреатите запрещается кушать жареное и жирное, а в приготовляемых блюдах не должно быть ничего запрещенного. Морковь и лук добавляются либо в свежем, либо в сушеном виде, так они будут лучше перевариваться.
- Про любые приправы, особенно – острые придется забыть. Рецепты овощного супа при панкреатите как раз исключают добавление приправ, единственная приправа, которая разрешается – сушеная или свежая зелень.
- Первые блюда, да и вообще, всю остальную еду при хроническом панкреатите следует кушать теплой. Холодная пища, особенно в больших количествах, может спровоцировать очередной приступ, а когда панкреатит обострился, придется некоторое время поголодать.
- Полезно готовить бульоны с добавлением в них круп, особенно при обострении панкреатита. Это могут быть рис и гречка, но полезнее всего в бульон добавлять овсянку, так как с ее добавлением получится слизистый суп.
- Для того, чтобы блюда были максимально полезными и быстрее переваривались, для их приготовления стоит приобрести блендер и кушать только предварительно протертые блюда.
- Рецепты при панкреатите подразумевают то, что блюда будут готовиться только из натуральных продуктов.

Рецепты, которые будут полезны при панкреатите
На описании рецептов некоторых супов стоит остановиться подробнее. На какие же рецепты супов при панкреатите стоит обратить более пристальное внимание?
Классический картофельный суп
Рецепт овощного супа при панкреатите, в том числе и картофельного, весьма прост в исполнении, как приготовить такой суп, знает даже ребенок.
Готовится он следующим образом:
- 2 небольших моркови очистить, тщательно вымыть и потереть на терке. Для тех, кто не любит морковь в тертом виде – нарезать кубиками или полукольцами. 4 картофелины почистить, промыть, нарезать кубиками.
- Поместите овощи в кастрюлю залейте водой и поставьте на газовую плиту.
- Придать дополнительный аромат и интересные вкусовые качества такому блюду поможет мелко нарезанная зелень свежей петрушки (высушенная петрушка в протертом виде тоже подойдет).
- Блюдо нужно варить до готовности, в самом конце вбить туда два сырых яйца и хорошо перемешать.
Бульон из цветной капусты
Готовится блюдо достаточно просто:
- Измельчите лук-порей.
- Репчатый лук и морковь нужно нарезать и натереть на терке соответственно.
- Несколько крупных картофелин нарежьте соломкой и поставьте их вариться.
- Добавьте полкило цветной капусты и любые овощи или зелень по вкусу.
- Немного подсолите и доведите до кипения. Разрешены только 2 маленькие щепотки соли на кастрюлю продукта.
Кушать его можно просто так, а можно добавлять в него сметану.
Борщ при панкреатите
Борщ – это самый любимый супчик многих людей, и к счастью, при заболевании от борща отказываться не придется, только нужно знать, как правильно его приготовить.
- 4 небольшие свеклы нужно отварить, очистить, натереть на терке и потушить на сковородке вместе с нарезанным репчатым луком. При этом масло добавлять не нужно, замените его водой.
- Положите в сковородку 2-3 ложки сметаны и продолжайте тушить, затем туда же отправьте капусту. Капуста должна быть предварительно нашинкованной.
- Отдельно на сковородке поджарьте муку до золотистого цвета без добавления масла.
- Добавьте поджаренную муку на сковородку, хорошо перемешайте.
- Перед подачей на стол борщ можно немного подсолить. Сделать борщ красивым помогут веточки укропа. Если есть желание, то едят борщ с нежирной сметаной.

Бульон с добавлением курицы
Куриные бульоны очень вкусны и питательны, поэтому нет причины отказывать себе в них даже при заболевании панкреатитом и сидении на специальной диете.
Овощные супы при панкреатите кушать полезно, но наесться ими на долгое время не получится, поэтому время от времени придется готовить блюда с мясом.
Куриный бульон при панкреатите можно пить и в чистом виде, можно добавлять в него сухари, можно готовить бульон с лапшой, а можно на бульоне готовить различные блюда.
Куриный суп при панкреатите готовится достаточно просто, диетой не запрещен, вкус у него потрясающий:
- Отварите 150г куриного филе (бывает в продаже, как в готовом виде, так и на косточке).
- Отварное мясо нужно будет измельчить в мясорубке или блендере.
- В отдельную кастрюлю вылейте оставшийся куриный бульон, добавьте в него картофель, нарезанный кубиками, тертую морковь, петрушку и другие овощи или зелень по вкусу (капуста, болгарский перец, помидоры).
- После того, как получившаяся заготовка закипит, тонкой струйкой вливайте в кастрюлю молоко, при этом нужно постоянно помешивать содержимое.
- В последнюю очередь добавьте куриное филе и еще раз дайте ему закипеть.
- При желании можно вбить пару сырых куриных яиц.
Овощной суп пюре с добавлением сыра
Готовится он следующим образом:
- Сварите несколько картофелин, тертую морковь и целую луковицу.
- Измельчите овощи блендером (прямо с бульоном).
- Добавьте в бульон плавленый сыр, предварительно нарезанный кубиками, и доведите до кипения.
- Подавайте со сметаной и веточками свежего укропа.
Гороховый суп при панкреатите
Стоит учесть тот факт, что для него не годится консервированный зеленый горошек из банок, даже если это подразумевает рецепт супа, так как при консервации добавляют слишком много химии, которая вредна для организма даже здорового человека.
То есть, горох нужно либо выращивать самим, либо покупать в высушенном виде и перед тем, как готовить, замачивать его.
Для приготовления сварите обычный овощной бульон и в конце добавьте предварительно замоченный и разваренный горох.
Тыквенный суп, кстати, готовится точно так же, только в конце вместо гороха в него добавляется мелко нарезанная тыква.

Другие диетические супы
Помимо указанных выше рецептов при панкреатите, можно готовить и другие блюда, такие как окрошка, щи, грибной суп, свекольник, различного рода молочные супы, с добавлением риса, супы из тыквы, гречневый суп, рисовый суп, рыбный суп.
Главное – помнить о правилах приготовления супов для больных панкреатитом, которые указаны выше.
Заключение
Таким образом, при воспалении поджелудочной железы супы можно кушать хоть каждый день, и у больного есть безграничный полет фантазии на тему того, как их готовить. Главное – придерживаться общих правил и не добавлять в еду никаких запрещенных при данном заболевании продуктов. Рецепты диетических супов при панкреатите могут быть самыми разными, поэтому такое блюдо можно готовить хоть каждый день, и оно никогда не надоест.
- 150 рецептов первых блюд: Справочник-пособие. Л., 1991 г.
- Сборник рецептур мясных изделий и колбас. М. Профи 2009 г.
- Мельников И. Повар. Приготовление мясных блюд 2012 г.
- Книга о вкусной и здоровой пище под редакцией И. М. Скурихина. 12-е изд., переработанное и дополненное. М: АСТ-ПРЕСС СКД 2004 г.
- Сборник рецептур блюд диетического питания. Киев Техника 1988 г.
- Харченко Н.Э. Технология приготовления пищи. Издательский центр «Академия» 2004 г.
- Гурвич М.М. Диетология + диетические столы. М. Эксмо 2015 г.
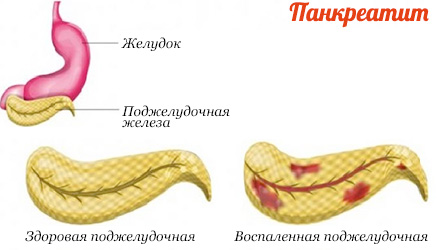
Общее описание болезни
Панкреатит – воспалительное заболевание поджелудочной железы.
Предпосылки развития панкреатита
- желчнокаменная болезнь;
- интоксикация алкоголем;
- травмы;
- воспалительное заболевание двенадцатиперстной кишки;
- прием отдельных видов лекарств;
- нарушения обмена веществ, которые передаются по наследству;
- болезнь соединительной ткани;
- дивизум поджелудочной железы;
- высокие уровни кальция или жиров в крови;
- кистозный фиброз;
- употребление наркотиков.
Общие симптомы панкреатита
- острая сильная боль в области живота или «опоясывающая боль»;
- проявления интоксикации (тошнота, лихорадка, рвота, снижение аппетита, общая слабость);
- испражнения с не переваренными кусочками пищи;
- оттек;
- некроз;
- фиброз или нагноение.
Виды панкреатита
- 1 Острый панкреатит: острая боль внезапного или длительного характера в верхней части живота (длиться несколько дней), может проявляться после приема пищи, чувствительность и вздутие живота, рвота, учащённый пульс, лихорадка, тошнота.
- 2 Хронический панкреатит (развивается в случае длительного злоупотребления алкоголем и при повреждении панкреатитных каналов): рвота, тошнота, жидкий стул, потеря веса, брюшная боль.
- 3 Наследственный панкреатит (передается по наследству).
Возможные осложнения при панкреатите
- ложная киста на поджелудочной железе;
- панкреонекроз;
- абсцесс поджелудочной железы;
- панкреатогенный асцит;
- диабет;
- легочные осложнения.
Полезные продукты при панкреатите
При острых приступах панкреатита первые три дня рекомендуется ограничить количество принимаемой пищи, а по возможности вообще воздержаться от еды, употребляя небольшими глотками минеральные воды «Боржоми», «Ессентуки № 4», «Славяновская», «Смирновская». Начиная с четвертого дня принимать пищу небольшими дозами и не менее шести раз в день.
В суточном рационе количество жира должно составлять не более 60 грамм. Меню лучше базировать на принципах полноценного питания, без кулинарных изысков, включать в него теплые блюда, приготовленные в духовке или на пару.
Из продуктов рекомендуют:
- некислые молочные продукты (ацидофилин, кефир, некислый и нежирный свежий творог, простокваша, неострые виды сыра, творожная паста);
- нежирные сорта мяса (телятина, говядина, курица, кролик, индейка) в виде приготовленных на пару кнелей, фрикаделек, котлет, суфле, вываренного мяса;
- нежирные сорта рыбы (судак, щука, треска, навага, лещ, сазан) в паровом или отварном виде;
- подсушенный белый хлеб, сухари;
- овощные и крупяные слизистые супы (без капусты);
- растительное или сливочное масло (добавляя в готовые блюда);
- крупы (овсяная, рисовая, манная и гречневая в виде протертой, жидкой каши);
- отварная лапша или вермишель;
- отварные, протертые овощи, соки или пюре из них (морковь, тыква, картофель, кабачки, цветная капуста, свекла);
- запеченные, протертые фрукты (сухофрукты, яблоки без кожуры), желе, компоты, некислые соки, кисели, желе, мусс, фруктово-ягодные подливы;
- некрепкий сладкий чай, отвар черной смородины, шиповника;
- продукты с повышенным содержанием аскорбиновой кислоты (баклажаны, абрикосы, горошек зеленый, арбуз, кабачки, бананы, брусника, сладкий виноград, дыня);
- продукты с повышенным содержанием ретинола (печень, черемша, калина, угорь, капуста брокколи, батат, морская капуста, брынза);
- продукты с повышенным содержанием биофлавоноидов (черника, черная смородина, каперсы, какао, клубника, большинство сортов чая);
- продукты с повышенным содержанием витаминов группы В (тёмно-зелёные овощи, бурый рис, арахис, почки, проростки пшеницы);
- продукты с повышенным содержанием калия и кальция (персиковая и абрикосовая курага, сушеная вишня, чернослив, изюм, сушеные груши и яблоки).
Народные средства при панкреатите
- свежевыжатый сок из моркови и картофеля с кожурой (двести грамм за полчаса до завтрака), принимать в течении семи дней, сделав перерыв в неделю, повторить курс дважды;
- отвар из плодов аниса, корня одуванчика, травы горца птичьего, травы чистотела, кукурузных рылец, фиалки трехцветной (две чайные ложки смеси на полулитра кипятка, проварить три минуты) принимать три раза в день, до еды в течении 14 дней.
Опасные и вредные продукты при панкреатите
Из рациона следует исключить или существенно ограничить такие продукты, как: соль, алкоголь, жирные, жареные или острые блюда, кислые соки, специи (чеснок, лук, хрен, уксус, горчицу), копченые продукты, свежий хлеб, бараний, свиной жир, сдобное тесто, крепкие бульоны (куриные, мясные, рыбные, грибные), борщ, щи, жирные сорта рыбы и мяса, жирную сметану, яйца, редьку, бобовые, редис, белокочанную капусту, щавель, шпинат, соленья, сладости, пряности, маринады, перец, колбасы, сало, консервы, сливки.

Что такое панкреатит?
Панкреатит, проще говоря, это воспаление поджелудочной железы. Этот жизненно важный орган производит ферменты, которые помогают в переваривании пищи, а также инсулин, который контролирует уровень сахара в крови. Когда поджелудочная железа (длинная железа, расположенная позади желудка) воспаляется, организм не в состоянии поглотить все необходимые ему питательные вещества.
Панкреатит может быть как острым (внезапным и тяжелым), так и хроническим. Острый панкреатит возникает внезапно и длится несколько дней, в то время как хронический панкреатит повторяется в течение многих лет. Оба типа панкреатита могут вызывать кровотечение и смерть тканей в поджелудочной железе или вокруг нее.

Легкие приступы острого панкреатита можно вылечить самостоятельно, перейдя на панкреатическую диету. В случае рецидивирующего панкреатита, повреждение поджелудочной железы является обычным явлением, иногда приводя к недоеданию и диабету. В обоих случаях необходима консультация врача гастроэнтеролога.
Если не держать диету при панкреатите, то заболевание может стать хроническим и привести к дальнейшим осложнениям. Некоторые из этих осложнений включают диабет и состояние, известное как некротизирующий панкреатит, при котором ткань поджелудочной железы постепенно умирает.
При таком состоянии развиваются абсцессы и кистоподобные карманы, а воспаление быстро распространяется. Если не лечить, то токсины могут просачиваться через брюшную полость, вызывать повреждение кровеносных сосудов и вызывать внутреннее кровотечение. Поэтому, если у вас обнаружен панкреатит, то необходимо по возможности, как можно раньше начать диету. Это позволит предотвратить осложнения, развитие хронического панкреатита и даст облегчение вашей боли.
Что вызывает панкреатит?
Хотя существует множество причин возникновения панкреатита, наиболее распространенными из них являются камни в желчном пузыре (острый панкреатит) и чрезмерное употребление алкоголя (хронический панкреатит). Другие причины включают в себя:
- Травмы живота
- Абдоминальная хирургия
- Некоторые лекарственные препараты
- Кистозный фиброз
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), применяемая для лечения камней в желчном пузыре
- Семейный анамнез панкреатита
- Высокий уровень кальция в крови (гиперкальциемия)
- Высокий уровень паратиреоидного гормона в крови (гиперпаратиреоз)
- Высокий уровень триглицеридов в крови (гипертриглицеридемия)
- Инфекция
- Рак поджелудочной железы
- Курение
- Язва
После того, как тенденция к панкреатическим атакам развилась, дальнейшие атаки могут быть вызваны употреблением продуктов с высоким содержанием жиров, обработанных продуктов и алкоголя. Планирование диеты заранее, часто может быть лучшей профилактикой дальнейших приступов и дальнейшего повреждения поджелудочной железы.
Признаки и симптомы
- Легкая и сильная боль в верхней части живота;
- Боль в животе которая отдает к спине;
- Лихорадка;
- Тошнота;
- Рвота;
- Повышенная частота сердечных сокращений;
- Учащенное дыхание;
- Стеаторея;
- Очень резкий запах при опорожнении кишечника(хронический панкреатит);
- Расстройства желудка;
- Потеря веса (не связанная ни с чем).
Опасность панкреатита
Оставшись без лечения, панкреатит может вызвать серьезные осложнения и даже смерть. При наличии симптомов необходимо обратиться за медицинской помощью.
- Псевдокисты накапливают жидкость. Если они рвутся, то вызывают инфекцию и внутреннее кровотечение.
- Воспаление в поджелудочной железе делает ее уязвимой для бактерий и инфекции. В некоторых случаях может потребоваться хирургическое вмешательство.
- Может возникнуть почечная недостаточность, требующая проведения диализа.
- Проблемы с дыханием могут развиваться по мере того, как изменения в организме могут влиять на уровень кислорода.
- Диабет может возникать по мере повреждения клеток, вырабатывающих инсулин.
- Недоедание является довольно распространенным явлением, поскольку поджелудочная железа производит меньше ферментов, что затрудняет расщепление и переработку основных питательных веществ.
- Рак поджелудочной железы связан с длительным воспалением поджелудочной железы, часто обусловленным хроническим панкреатитом.
Почему важна диета при панкреатите
Правильная диета необходима, чтобы избежать приступов панкреатита или сделать их менее тяжелыми. Тяжелые приступы могут быть смертельными, если их не лечить. Поскольку поджелудочная железа играет очень важную роль в переваривании пищи, она непосредственно связана с едой.
Многочисленные исследования показали, что искусственно переработанные продукты и жиры в повседневной пище вызывают стресс и воспаление поджелудочной железы и что низкий уровень антиоксидантов в крови часто приводит к хроническому панкреатиту из-за разрушительного действия свободных радикалов.
Однако, повышая содержание антиоксидантов в вашем рационе, вы контролируете панкреатит и предотвращаете такие осложнения, как диабет. Продукты с высоким содержанием антиоксидантов являются важной частью диеты при панкреатите и должны быть включены в ваш рацион.

Некоторые из этих антиоксидантов включают в себя::
- Витамин А
- витамин C
- Витамин Е
- Каротиноиды
- Селен
Большинство пищи должно быть сосредоточено на фруктах, овощах и цельных злаках с белками и жирами, играющими вспомогательную роль.
Реальная цель здесь состоит в том, чтобы обеспечить организм продуктами, которые легко перевариваются и которые не вызывают скачок сахара в крови, а также насыщают ваш организм. Важно не употреблять продукты питания, которые могут вызывать или усилить панкреатит.
Топ-8 Фруктов:
- 1.Ежевика и черника: эти ягоды богаты ресвератролом, марганцем, клетчаткой и витаминами С и К, которые поддерживают здоровое пищеварение. Попробуйте насыщенный питательными веществами салат из ежевики с лимоном, который содержит полезное для сердца оливковое масло, семена кунжута и миндаль.
- 2.Вишни: с низким содержанием калорий и высоким содержанием основных питательных веществ, вишни являются идеальным перекусом, который способствует потери лишнего веса, уменьшает воспаление и способствует спокойному сну.
- 3.Арбуз: отличный источник витаминов А, В и С, а также калия, магния и марганца. Ешьте арбузный смузи на завтрак или полдник;
- 4.Черные сливы: с низким гликемическим индексом, плюс доказано, что сливы снижают уровень холестерина и помогают в пищеварении. Сливы являются идеальным фруктом при панкреатите.
- 5.Красный виноград: выводит лишнюю жидкость и снимает воспаление. В качестве перекуса попробуйте сытный салат из винограда, куриного филе и грецкого ореха.
- 6.Манго: совместно с клетчаткой и витамином С, манго также содержат необходимые минералы, включая железо, кальций, калий и магний. Этот супер фрукт связан с улучшением уровня глюкозы в крови и гликемического контроля.
- 7.Яблоки: высокое содержание клетчатки, снижает воспаление и помогает в пищеварении. Можно использовать как в сыром виде, так и в качестве гарнира или десерта. Например, запеченное яблоко+творог (не жирный), обеспечивает белок, кальций и здоровую клетчатку.
- 8.Гранат: сладкий и хрустящий, этот супер фрукт наполнен клетчаткой, калием и витаминами C и K.
Топ-5 Овощей:
- 1.Свекла: наполнена основными питательными веществами, такими как железо, марганец, медь, калий и витамины группы В. Свекла, как известно, улучшает здоровье сердца, здоровья мозга и поддерживает функцию печени.
- 2. Брокколи: всего лишь чашка приготовленной брокколи содержит более 100 процентов суточной нормы витамина К и витамина С. Кроме того, богатый минералами, этот овощ борется с возникновением рака и способствует пищеварению.
- 3.Шпинат: шпинат знаменит своими питательными веществами, которые повышают иммунитет, защищают от диабета.
- 4.Картофель: богатый бета-каротином, витамином С, медью, витамином В 6 и марганцем. Картофель — это здоровый крахмал, который имеет отличный вкус.
- 5. Морковь: бета-каротин — отлично влияет на здоровье иммунной системы и здоровья глаз, а также здорового пищеварения, будучи одним из самых универсальных овощей на планете.
Топ-6 Цельных зерен:
Исследования показывают, что цельные зерна в диете при панкреатите следует употреблять.
- 1. Коричневый рис: высокое содержание клетчатки и богатый марганцем Является отличной заменой белому рису. Коричневый рис может снизить риск развития диабета 2 типа на 16 процентов. В качестве гарнира это безглютеновое зерно относительно калорийно, поэтому рекомендуется придерживаться размера одной порции.
- 2.Гречневая крупа: с высоким содержанием белка и клетчатки, это безглютеновое зерно богато антиоксидантами и хорошо усваивается организмом. Гречневую муку можно использовать для приготовления здоровых утренних блинчиков, а гречневую крупу можно добавлять в салаты или делать из нее утреннюю кашу.
- 3.Полента: этот грубый помол кукурузы, похожий на Южную крупу, используется по всему Средиземноморью. Приобретайте только органическую, не содержащую ГМО поленту.
- 4.Просо: имеет высокое содержание клетчатки. Это питательное плотное семя переживает ренессанс, потому что оно очень универсально. Использовать можно пшено, как для завтрака, так и для обеда и ужина
- 5.Teff: если вы не знакомы с эфиопским зерном teff , пришло время узнать о нем. Это зерно способствует похудению, повышает иммунитет, поддерживает здоровье костей и помогает в пищеварении. Оно доступно в виде муки или зерна, и вы можете использовать его, чтобы сделать каши, блины или лепешки.
- 6.Амарант: ценится ацтеками на протяжении тысяч лет, это зерно является отличным источником клетчатки, марганца и белка. Это безглютеновое цельное зерно помогает в пищеварительном процессе, уменьшает воспаление, борется с развитием диабета 2 типа и помогает в потере веса. Используйте вместо овса, белого риса или макаронных изделий, а также в качестве загустителя для супов.
Лечебное питание при заболеваниях поджелудочной железы является одним из важнейших составляющих в общей схеме комплексного лечения. Что можно есть при остром панкреатите, а чего нельзя? Эта тема интересует читателей нашего сайта. Чтобы ответить на все вопросы, мы пригласили в редакцию доктора медицинских наук, заведующего кафедрой гастроэнтерологии ДГМУ, профессора В. С. Рогозовского.
Редакция: Здравствуйте, Виктор Семёнович! Известно, что острый панкреатит — это заболевание поджелудочной железы. Скажите, пожалуйста, каковы симптомы и признаки заболевания, и что можно кушать при остром панкреатите?
В. С. Рогозовский: Здравствуйте, уважаемые читатели! При остром панкреатите происходит отёк органа пищеварения, в нашем случае, это поджелудочная железа. В процессе обострения орган увеличивается в размерах, происходит активация собственной выработки ферментов железой. Пациент испытывает дискомфортное состояние. Прежде всего, это следующие симптомы:
- болевые ощущения в брюшной полости;
- проявление признаков токсикоза;
- общая слабость, а в некоторых случаях и повышенная температура тела.

Поджелудочная железа
Однако после соответствующей терапии прогнозы оптимистичные. Все функциональные и анатомические структуры железы полностью восстанавливаются, и человек возвращается к обычному образу жизни. Однако есть одно существенное условие: чтобы острая фаза панкреатита не перешла в хроническую форму, необходимо соблюдать рекомендованную врачом лечебную диету. Специалист обязательно подскажет больному острым панкреатитом, что можно есть, а что нельзя, и после соответствующих рекомендаций, человек должен соблюдать строжайшую дисциплину в питании.
Редакция: Виктор Семёнович, скажите, а можно ли при остром панкреатите есть, например, картофель?
В. С. Рогозовский: Хотелось бы остановиться на одном моменте. Во время острого воспаления поджелудочной железы категорически запрещено употребление любых продуктов.
Важно! При медикаментозном лечении пациентам рекомендовано диетическое голодание. Только минеральная или кипячёная вода! Никаких соков, компотов, чая и прочих напитков нельзя включать в рацион. В таком голодном режиме человек должен находиться 2-3 дня.
Это, прежде всего, необходимо для восстановления функциональной работы органа пищеварения. После такой диеты необходимо максимально щадящий режим питания для всей пищеварительной системы. На вопрос, что можно есть после острого панкреатита, я бы ответил так: в питании пациента должны преобладать белковые компоненты. Что касается картофеля и прочих овощных культур, то их необходимо добавлять в рацион постепенно. Все продукты должны быть перетёртыми и термически обработанными. Главное в этот период — не перегружать поджелудочную железу, иначе неизбежно повторное обострение, а в дальнейшем это может перейти в хроническую фазу заболевания со всеми вытекающими последствиями.

При обострении панкреатита первые 3 дня можно пить только воду
Картофель и острый панкреатит
По сравнению с другими овощными культурами, картофель обладает целым рядом полезных свойств:
- В 100 г продукта содержится до 568 мг калия, который способствует выведению избыточного количества жидкости и уменьшению отёчности поджелудочной железы.
- Содержание белков в картофельном клубне составляет до 3%, что является рекордом среди прочих овощей.
- Малое количество клетчатки (1,4 г на 100 г картофеля) не травмирует нежную слизистую оболочку пищеварительной системы.
- Низкое содержание жиров — это ещё одно преимущество продукта, который не стимулирует активность панкреатических ферментов.
Питательная ценность картофеля заключается и в содержании большого количества высокомолекулярных полисахаридов.

Небольшое количество отварного картофеля только пойдет на пользу организму
Редакция: Виктор Семёнович, как гастроэнтеролог, какое бы диетическое питание посоветовали вы при остром панкреатите, что можно кушать людям с таким заболеванием?
В. С. Рогозовский: существуют прекрасные наработки советской школы диетологии, которые имеют большую популярность во всём мире. Прежде всего, это знаменитая диета № 5, которую в своё время разработал профессор Мануил Исаакович Певзнер. Совокупность правил употребления пищи по химическому составу, физическим свойствам и другим составляющим, предусмотренным в диетическом питании по М. И. Певзнеру, позволяют лечить многие заболевания пищеварительной системы, в том числе, и острый панкреатит. Что можно есть по номерной системе диет М.И.Певзнера? В рационе пациента должны присутствовать питательные компоненты, способствующие улучшению желчеотделения и нормализации печени. Суточная норма питательных веществ должна быть организована следующим образом:
- жиров не более 70-80 г;
- углеводов не более 50-60 г;
- белков не более 100 г.
Энергетическая ценность потребляемых человеком продуктов не должна превышать 2 500-3 000 Ккал в день. Однако важно учитывать физиологические особенности пациента, его возраст, пол.

Врач поможет рассчитать суточную норму питательных веществ
Стол №5: диетическое питание при остром панкреатите
Что можно при остром панкреатите, писок продуктов:
- Хлебобулочные изделия: подсушенный белый хлеб, крекер, печенье «Мария».
- Крупы: овсяная, гречневая, рисовая.
- Рыба: отварная нежирная речная рыба. Во время обострения панкреатита следует исключить употребление любой морской рыбы.
- Мясо: курица, кролик и другие обезжиренные сорта. Мясо перед употреблением в пищу должно быть очищено от кожи и хорошо проварено.
- Сырые, отварные или тушёные овощи, кроме капусты, лука, фасоли, гороха.
- Напитки: отвар шиповника или, трав, не вызывающих аллергию у человека.
- Молочные продукты: нежирное молоко, творог.
Что нельзя при остром панкреатите, список продуктов:
- Яйца при остром панкреатите нельзя употреблять в любом виде. После функционального восстановления органа пищеварения, достаточно одного желтка в 1-2 дня.
- Сдобное и/или слоёное тесто, свежий белый или чёрный хлеб, жареные пирожки, торты, всевозможные кондитерские изделия.
- Рыбные продукты: соленая, копченая, вяленая, жирная рыба, консервы.
- Мясо: печень, мозги, почки, копченая и сыровяленая колбаса.
- Молочные продукты: жирный творог, сыр, сметана, сливки, ряженка.
- Крупы: все виды бобовых культур.
- Овощи: салат, шпинат, лук, чеснок, капуста, щавель, редис.
- Фрукты и сладости: апельсины, виноград, лимоны, шоколад.
- Напитки: пиво и прочий алкоголь, какао, кофе, чай, в том числе и зелёный.
Внимание! При остром панкреатите, категорически запрещено употребление любых видов грибов.
Приблизительное меню диеты № 5 при остром панкреатите, выглядит следующим образом:
- Завтрак: молочная рисовая каша, отвар из шиповника, кусочек хлеба.
- Второй завтрак: творог.
- Обед: овощной суп, отварное мясо или рыба (50 г), тушёные овощи (100 г), фруктовый компот.
- Ужин: стакан кипяченого молока.
Совет! Если в рационе придерживаться рекомендуемых продуктов, то это не только может снять обострение, но и нормализует общее состояние функциональной работы органов пищеварительной системы.
В. С. Рогозовский: Да, безусловно, этот кисломолочный продукт входит в диету № 5. Однако следует знать некоторые нюансы. Кефир подразделяется по времени созревания. Бывает слабый кефир – 24 часа, средний – 48, и крепкий – 72 часа. Каждый из них имеет свой выраженный вкус и влияние на поджелудочную секрецию. При остром панкреатите рекомендуется слабый кефир, который отличается нежным и слегка кисловатым вкусом, имеющим низкий процент жирности. Такой кефир обладает расслабляющим действием, что положительно сказывается на работе желудочно-кишечного тракта.

При остром панкреатите можно пить легкий нежирный кефир
Редакция: И последний вопрос от наших читателей: можно ли вылечить острый панкреатит, если соблюдать правильное диетическое питание?
В.С. Рогозовский: К сожалению, при обострённой фазе заболевания, соблюдение диетических норм питания без медикаментозного лечения будет малоэффективным. Воспалению поджелудочной железы способствует множество причинно-следственных факторов, от которых можно избавиться лишь при адекватном медицинском воздействии. Спасибо вам за вопросы, берегите себя и оставайтесь всегда здоровыми!

Важным условием лечения обострения панкреатита является соблюдение строгой диеты. В течение первых трех дней пациент должен соблюдать голод, затем рацион постепенно расширяется. Основная масса разрешенных блюд довольно пресная и безвкусная, так как они готовятся без добавления соли и приправ. Улучшить вкус и аромат можно добавлением к блюдам натуральных ароматизаторов – зелени. Зелень при панкреатите разрешается не любая и не на всех стадиях заболевания.
Рекомендации по употреблению зелени при панкреатите
При воспалительных патологиях пищеварительного тракта, особенно при панкреатите, расширение рациона должно происходить постепенно.

Основные правила введения зелени в рацион:
В чем опасность употребления зелени при панкреатите
Опасность подобных продуктов для поврежденной поджелудочной железы заключается в том, что она оказывает на состояние ЖКТ следующие негативные влияния:
При возникновении любой жалобы после употребления новых блюд во время панкреатита необходимо сразу обратиться за медицинской помощью во избежание серьезных осложнений.
Различные виды зелени при заболевании
Одни виды зелени при панкреатите врачи разрешают кушать, другие же категорически запрещают не только при обострении, но и на этапе ремиссии хронического воспалительного процесса.

Запрещенная к употреблению зелень
К запрещенным продуктам при панкреатите относятся некоторые виды растений:
- зеленый лук,
- щавель,
- шпинат,
- пекинская капуста.
В них обнаруживается повышенная концентрация органических кислот, эфирных масел, фитонцидов, растительной клетчатки. Эти вещества повышают кислотность содержимого желудка, усиливают выделение желчи, панкреатического секрета, усиливают перистальтику органов пищеварения. Эти эффекты способствуют развитию болевого, диспепсического синдромов, значительно ухудшающих самочувствие пациента. Другими словами, подобные продукты провоцируют обострение заболевания.
Разрешенная зелень
Относительно безопасными растениями для поджелудочной железы являются следующие:
- укроп,
- базилик,
- тмин,
- сельдерей,
- кинза,
- фенхель,
- петрушка.
Чаще рекомендуется употребление петрушки и укропа при панкреатите. Они содержат сравнительно небольшое количество кислот и эфирных масел. То есть, не оказывают выраженного раздражающего влияния на слизистые оболочки ЖКТ. Возможное вредное влияние этих веществ можно минимизировать термической обработкой пищи.

Влияние зелени на организм больного
Зелень, которую применяют в качестве приправ к блюдам, оказывает разные воздействия на системы и органы человеческого организма в зависимости от ее вида и способа употребления:
Любой продукт может нанести поджелудочной железе и организму человека в целом как пользу, так и вред, если не соблюдать правила его употребления. Добавлять к блюдам разнообразные растительные приправы можно только во время ремиссии панкреатита. Зелень следует термически обрабатывать. Свежие растения способны усугубить состояние поджелудочной железы.



Плюсы диеты при панкреатите
Причины болезни самые различные, но в основном они связаны с нарушением питания: голодания, диеты, жирная и острая пища, отравления, употребление алкоголя, иные воспалительные заболевания – например, гастрит, цирроз печени. Иногда панкреатиту способствуют гормональные нарушения, инфекции, наследственность. Чаще всего заболевание возникает в среднем и пожилом возрасте, поэтому нужно особенно тщательно следить за своим питанием в это время и избежать болезни.
Люди в группе риска по данному заболеванию, а также заболевшие, вынуждены соблюдать целый ряд ограничений в питании. В противном случае неполноценно работающая, воспаленная железа не справляется с нагрузкой, происходит сужение протоков и застой сока, орган начинает переваривать сам себя.
Минусы диеты при панкреатите
Таблица продуктов при панкреатите
Помимо медикаментозной терапии, важнейшей частью лечение является соблюдение строгой диеты, во избежание обострений заболевания. Одних препаратов недостаточно, если неправильная пища провоцирует воспаление поджелудочной железы.
При острой стадии болезни человека обязательно кладут в больницу и, под наблюдением врачей, несколько дней он вообще не ест. При хронической форме панкреатита и в стадии ремиссии все направлено на снижение нагрузки на орган, а значит – вся пища легкая и диетическая. Пожизненное соблюдение диеты обязательно.
Приведенные ниже продукты и меню рассчитаны на период ремиссии, так как при острой форме и во время ее окончания за питанием каждого пациента строго следят врачи. После острой стадии врач советует, как постепенно начинать кушать, в каких объемах.
Панкреатит — воспалительный процесс, который развивается в поджелудочной железе. Одной из главных составляющих успешного лечения этого недуга является соблюдение диеты. В качестве основы ежедневного меню часто рекомендуют выбрать первые блюда. Далее будет рассказано, чем хороши супы при панкреатите, как сделать их максимально полезными и какими рецептами можно воспользоваться.
Роль супов в рационе больного
Во время лечения панкреатита рекомендуется полностью отказаться от жирной, острой и жареной пищи. Также противопоказаны блюда, которые тяжело усваиваются или вызывают газообразование в кишечнике.

При таких ограничениях диетические супы помогут сделать ежедневное меню более разнообразным и вкусным. Они легко усваиваются, не нагружают пищеварительную систему и насыщают организм полезными элементами.
Также стоит отметить, что первые блюда активизируют выработку желудочного сока, за счет чего на поджелудочную железу ложится меньшая нагрузка.
Рецепты диетических овощных супов
Овощные супы — настоящее спасение для людей, страдающих от панкреатита. Если приготовить их из правильных продуктов, они помогут быстро утолить чувство голода, не перегружая при этом пищеварительные органы. Дополнительную пользу больному принесет клетчатка, которой богаты овощи. Она способна:
- улучшить работу пищеварительной системы;
- очистить организм от холестерина и шлаков;
- нормализовать стул;
- поддерживать микрофлору кишечника в хорошем состоянии.
Пектины, которые содержатся в клетчатке, минимизируют количество вредных веществ, попадающих в кровь через стенки кишечника.
Но не все овощи полезны при панкреатите. В список запрещенных входят:
- белокочанная капуста;
- редис;

- дайкон;
- репа;
- огурцы;
- редька;
- баклажаны;
- помидоры.
Не стоит добавлять в супы бобовые или грибы, так как они провоцируют газообразование в кишечнике и создают лишнюю нагрузку на пищеварительный тракт.
Таким образом, в качестве основы для первых блюд используют картофель, морковь, тыкву, кабачки, цветную капусту, брокколи, свеклу. Обогатить вкус помогут укроп и петрушка.
Простой овощной суп
- 800 миллилитров чистой холодной воды;
- 2–3 средних картофелины;
- 1 морковь;
- соль;
- укроп и петрушка (свежие или сушеные);
- 100 грамм зеленого горошка.
- Воду вылейте в кастрюлю с толстым дном и поставьте на средний огонь.

- Картофель помойте, почистите и порежьте так, как вам больше нравится.
- Зелень мелко порубите, если это необходимо.
- Очищенную морковь нарежьте кружочками или натрите (в первом случае на ее приготовление уйдет больше времени).
- В кипящую воду выложите все овощи. Через 20 минут добавьте зелень и соль.
- Когда картофель можно будет легко проколоть вилкой или ножом, суп станет готов.
Овощной суп с цветной капустой
- цветная капуста — примерно 1 килограмм;
- картофель — 4 штуки;
- морковь — 1 штука;
- соль;
- зелень.
- Морковь и картофель обмыть в прохладной воде, освободить от кожуры и нарезать.
- Цветную капусту освободить от верхних листьев, разделить на соцветия. Если встречаются плохие, убрать их.
- В кипящую воду выложить лук и морковь. Через 10–15 минут добавить помытую цветную капусту.
- Кастрюлю оставить на плите до тех пор, пока все овощи не станут мягкими. Затем добавить соль, свежую зелень, накрыть крышкой и дать настояться полчаса.
Можно заметить, что в приведенных выше рецептах морковь предварительно не обжаривается в масле.
Конечно, пассерование делает цвет и вкус супа более насыщенным, но пользы организму не приносит. Поэтому во время лечения панкреатита следует отказаться от использования привычной зажарки в первых блюдах.
Варианты супов с мясом и птицей
В период лечения панкреатита употребление мяса и птицы ограничивают. Категорически запрещены их жирные сорта. Если очень хочется разнообразить свой рацион, в качестве основы для супа можно использовать курицу, индейку, телятину, говядину, к которым добавляют полезные овощи и крупы.
Базовый рецепт диетического куриного супа
Ингредиенты:
- 500 грамм куриной грудки;
- 300–400 грамм картофеля;
- 1 морковь;
- 2 литра воды;
- соль.
- Сначала следует приготовить бульон. Для этого куриную грудку очищают от кожи и костей. Заливают холодной водой и варят на среднем огне около 30 минут. Чтобы сделать вкус бульона более насыщенным, можно добавить в него половину моркови.
- Пока курица варится, картофель очищают и нарезают кубиками. Морковь натирают.
- Когда бульон готов, из него достают птицу и процеживают его через сито для прозрачности. Остывшую курицу режут небольшими кусочками или разбирают руками.
- В бульон выкладывают морковь и картофель. Оставляют вариться на медленном огне. За 10 минут до готовности добавляют курицу и соль.
Базовый рецепт супа прекрасно дополняют любые овощи из списка разрешенных. Насыщенным вкус блюда позволит сделать свежая зелень. Чтобы сделать суп более сытным, можно использовать рис или гречку, их добавляют в воду вместе с картофелем.
Диетический суп с фрикадельками из говяжьего фарша
- полкилограмма говяжьего фарша;

- 3 картофелины;
- 1 морковь;
- 100–150 грамм риса или гречневой крупы;
- соль.
- В говяжий фарш добавить немного соли и сформировать из него небольшие фрикадельки, опустить их в кипящую воду. Туда же отправить выбранную крупу. Оставить вариться примерно на четверть часа.
- Картофель очистить и нарезать небольшими брусочками, морковь — кружочками.
- По прошествии 25 минут отправить в кастрюлю овощи. Оставить на плите, пока картофель не станет мягким. В конце можно сдобрить суп свежим укропом или петрушкой.
Рецепты рыбных супов
Для диетического меню во время лечения панкреатита подходят рецепты первых блюд из нежирной рыбы: трески, минтая, судака, камбалы. Такие супы содержат большое количество белка, необходимого для нормального функционирования организма.
Диетический рыбный суп
- 1 тушка нежирной рыбы;
- две столовые ложки пшена;
- 2 картофелины;
- около 50 грамм зеленого горошка;

- 1 морковь;
- 2–2,5 литра воды;
- соль;
- зелень.
- Картофель очищают и нарезают брусочками.
- Морковь натирают.
- Предварительно подготовленную рыбу нарезают крупными кусками.
- В кипящую воду выкладывают пшено и овощи. Отваривают около 10 минут, затем добавляют рыбу.
- Когда овощи будут почти готовы, вводят зеленый горошек, соль, мелко порубленные укроп и петрушку.
- Оставляют томиться на медленном огне еще 5 минут.
Такой суп можно приготовить из любой нежирной рыбой. Разнообразить вкус позволит введение в рецептуру новых овощей или круп.
Рецепты супов-пюре
Супы-пюре особенно полезны в период лечения панкреатита. За счет своей текстуры они создают минимальную нагрузку на пищеварительный тракт. Готовить их можно, используя овощи, нежирное мясо и птицу, крупы.
Суп-пюре из цветной капусты с курицей
- 1 литр воды;
- 500 грамм вареной куриной грудки;

- 2 средние картофелины;
- 1 маленькая морковь;
- около 5 крупных соцветий цветной капусты;
- соль.
- Очищенные морковь и картофель порежьте.
- Цветную капусту разделите на мелкие соцветия, при необходимости уберите потемневшие части.
- В кипящую воду выложите картофель и морковь. Спустя 10 минут добавьте к ним цветную капусту. Все вместе варите, пока морковь не станет мягкой.
- Когда овощи будут готовы, добавьте немного соли и пюрируйте их блендером.
- Вареное куриное филе пропустите через мясорубку. Затем смешайте получившийся фарш с овощной массой.
Суп-пюре из тыквы и кабачков
- 1 кабачок среднего размера;
- половина небольшой тыквы;
- 350 миллилитров воды;
- 4 столовые ложки сливок (лучше брать с низким процентом жирности);
- свежий укроп и петрушка;
- соль.
Рецепт:
- Кабачок обмойте, нарежьте небольшими кубиками и выложите в кастрюлю с толстым дном. То же самое повторите с тыквой.
- Добавьте 350 миллилитров воды, накройте кастрюлю крышкой и варите овощи на среднем огне до мягкости. Это займет около 30 минут.
- Подождите, пока овощи остынут, и превратите их в пюре с помощью блендера или специальной толкушки.
- Влейте сливки, добавьте измельченную свежую зелень и соль по вкусу. Прогрейте на маленьком огне в течение 5 минут.
- Когда блюдо немного остынет, можно украсить его сухариками и подавать к столу.
Молочные супы при панкреатите
Молочные супы не стоит вводить в рацион во время обострения панкреатита. Но они могут стать хорошим дополнением к ежедневному меню в период ремиссии, так как легко готовятся и без проблем усваиваются организмом.
Чтобы такой суп принес только пользу, варить его нужно на разбавленном молоке.
Рисовый суп
- 2–3 столовые ложки риса;
- стакан воды;
- стакан молока с низким процентом жирности.
Рецепт:
- Рис промыть, чтобы избавиться от части крахмала.
- Смесь из молока и воды довести до кипения (лучше использовать кастрюлю с толстым дном, чтобы избежать пригорания).
- Всыпать рис.
- Уменьшить огонь и оставить блюдо томиться на 15 минут. Периодически хорошо размешивать ложкой.
- Когда молочный суп будет готов, можно добавить немного сахара (но не во время обострения недуга).
Аналогичное блюдо можно приготовить с использованием других разрешенных при панкреатите круп: овсяной, гречневой, перловой, манной. Сделать молочный суп вкуснее помогут свежие фрукты или ягоды. Также можно добавить курагу, чернослив, изюм.
Введение в ежедневный рацион супов в период лечения панкреатита — отличный способ разнообразить меню, не перегружая при этом пищеварительную систему.
Рецептов диетических супов так много, что можно найти вариант, отвечающий любым предпочтениям. Какое бы первое блюдо вы ни выбрали, оно восстановит силы и насытит организм полезными веществами.
Читайте также:

