Можно ли при колите есть кукурузную кашу при

Продукты питания в каждом конкретном случае подбираются индивидуально, выбор падает на то, что меньше всего раздражает пищеварительную систему, не требует длительного процесса переработки, при этом способно обогатить организм достаточным количеством питательных веществ, чтобы больной не чувствовал себя голодным и слабым. Так, под данные характеристики подходят многие продукты питания, и в первую очередь это крупы.
Кукурузная крупа при колите
Сегодня мы поговорим о том, можно ли готовить для больного колитом на основе кукурузной крупы каши, какой должна быть технология приготовления блюда, как правильно подавать.
Кукурузная каша считается хорошим источником углеводов. При развитии воспаления толстой кишки данное блюдо вполне разрешено включать в рацион. Кроме того, диетологи рекомендуют есть блюдо ежедневно за пару часов до принятия пищи тем пациентам, у кого на фоне колита толстой кишки развиваются сильнейшие запоры. В этом случае достаточно съедать до 2 столовых ложек каши, в то время, когда без данных показателей кашу можно есть ежедневно до 250 г.
Особенности приготовления
Технология приготовления каши на основе кукурузной крупы для больных колитом незатейлива. Главное использовать качественные ингредиенты, готовить небольшими порциями для разового употребления.
Кукурузная крупа помещается в кипящую слегка подсоленную воду и варится при частом помешивании до полной готовности. Готовому блюду дают слегка остыть, добавляют небольшое количество нерафинированного растительного или оливкового масла.
Правильное употребление кукурузной каши в случаях воспаления толстой кишки позволит существенно снизить нагрузку на органы пищеварения. Благодаря высокому содержанию витаминов, минералов, других питательных компонентов, больной не будет жаловаться на постоянное чувство голода. Высокая питательная ценность подобных блюд способна обогатить организм зарядом бодрости, энергии на весь день. При правильно подобранном рационе питания, включающем в себя кукурузную кашу, пациенты перестают жаловаться на тяжесть в желудке, нормализуется стул, запоры прекращаются, патология проходит менее болезненно, быстрее поддается лечению.

Продукты при язвенном колите и болезни Крона.
Яблоки (сладкие), груши, персики, апельсины, грейпфруты, помело, мандарины, бананы, ананасы, гранат, хурма, манго, лимоны, папайя, авокадо, айва.
Морковь, китайская капуста, картофель, кабачки, баклажаны, огурцы, помидоры, перец (сладкий), брюссельская капуста, брокколи, спаржа, тыква, стручковая фасоль.
Укроп, петрушка, кинза, сельдерей, порей, базилик, мята, репчатый лук, салат ромэн, крапива, айсберг, морская капуста (без консервантов), зародыши пшеницы.
Вишня, черешня, черная смородина, малина, земляника, клубника, черника, голубика.
Грецкий, миндаль, фундук, кедр, арахис, фисташки, семечки подсолнечные, кунжут (не жаренные).
Инжир, финики, мед,стевия, кэроб, пастила, зефир, печенье.
Лук, чеснок, перец (черный и белый), имбирь, корица, гвоздика, куркума, карри, барбарис.
Оливки, маслины, мороженые овощи и ягоды, морская соль, икра (красная и черная), яйца (куриные и перепелиные), сыры, черный чай (не крепкий), иван-чай, компот (не из бродящих и кислых компонентов), макароны, рис, гречка.
Можно есть всю рыбу. Главное в меру!
Говядина, телятина, баранина, язык, кролик, курица, индейка, утка, перепел, докторская колбаса (собственного производства)
Кальмары, морские гребешки, креветки (обычные и тигровые), омары, устрицы, лангусты, мидии, осьминоги, крабы.
Йогурт (до 2,5%), творог (до 2,5%), кефир (до 2,5%), бифилайф, творожные сырки (без шоколадной глазури), сметана (до 2,5%), сливки (до 20%). С осторожность молоко — все зависит от переносимости.
Геркулесовая, рисовая, гречневая.
Яблоки (кислые), сливы, абрикосы, апельсины, мандарины, киви, арбузы, дыни, ананасы, хурма, лимоны, виноград, фейхоа (все что имеет кислую и бродящую среду).
Огурцы, помидоры, белокочанная капуста, кукуруза, горох, редис, редька, репа, дайкон, спаржа, стручковая фасоль.
сельдерей, репчатый лук.
Никакие ягоды нельзя в свежем виде!
Никакие орехи нельзя!
Никаких сладостей нельзя. Любой сахар пойдёт во вред.
Никаких пряностей нельзя, кроме соли.
Нельзя крепкий зеленый чай, крепкий черный чай, кофе, какао. Любую икру. Можно компот из шиповника.
Нельзя жирные сорта рыбы — форель, семга, лосось, морской язык, тунец, скумбрия, сельдь и т.д.
Баранина, утка, свинина, покупные сосиски, сардельки, колбаса, яйца.
Йогурт, молоко, свежий творог, кефир, творожные сырки, сметана,сливки.
Гороховая, перловая, ячменная, кукурузная.
Алкоголь, кофе, шоколад, консервы, газированные напитки, сильно солёные продукты, острые продукты, арбуз, дыня, виноград, изюм. Нежелательно есть хлебобулочные изделия в которых присутствуют дрожжи.
С осторожностью в ремиссию есть кислые продукты и молоко!
Еда которая бродит — про нее вообще забыть!
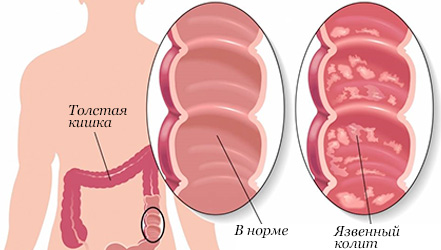
Колит – воспалительный процесс, который протекает во внутренней слизистой оболочке толстой кишки.
- различные кишечные бактерии, грибки, вирусы, инфекции (ярким примером являются сальмонеллез и дизентерия);
- долгосрочное употребление антибиотиков, слабительного, нейролептических средств;
- плохое снабжение кишки кровью (в основном, у людей пожилого возраста);
- неправильный рацион питания (однообразная пища, большое употребление мучного и мясного, острой пищи и алкогольных напитков);
- радиационное воздействие;
- дисбактериоз;
- аллергическая реакция на пищевые продукты;
- отравление тяжелыми металлами и мышьяком;
- глисты;
- генетическая предрасположенность;
- неправильный образ жизни;
- непомерные физические и психологические нагрузки.
- 1 Язвенный – на стенках толстой кишки образовываются язвы, при этом больной может чувствовать сильные боли с левой стороны живота, присутствуют постоянные скачки температуры, частые запоры, иногда возникают болевые ощущение в суставах. Если никак не реагировать на симптомы, то через некоторое время появятся кровотечения из прямой кишки или кровянисто-гнойные выделения.
- 2 Спастический – вздутый живот, диарея или запоры, газы, боли в области живота. Данное расстройство возникает на фоне нервных переживаний и стрессов.
- 3 Псевдомембранозный – его симптомы зависят от формы течения. Легкая форма возникает из-за дисбактериоза, который образовался из-за продолжительного приема антибиотиков, проявляется в виде диареи. После окончания приема таблеток, стул становится нормальным. Для средней и тяжелой форм характерна диарея и после окончания приема антибиотиков. При этом в калле появляются слизь, кровь, повышенная температура, состояние слабое и разбитое, больного часто рвет. Помимо расстройств желудка, возникают и расстройства сердечно-сосудистой системы.
- 4 Энтероколит – бывает инфекционного и неинфекционного характеров. Симптомы: тошнота, вздутие, на языке появляется белый налет. Если это инфекционный энтероколит, то ко всему добавляется кровь в калле, появляются симптомы отравления (сильная головная боль, ломит все кости, сильная слабость).
- 5 Ишемический – возникает из-за недостаточного кровоснабжения толстой кишки, проявляется в болях в левой части живота, непроходимости кишечника, затем появляется перитонит, со временем больной теряет вес.
- острая – зачастую имеет одновременное течение с воспалением тонкой кишки и желудка (гастритом), возбудителями зачастую являются микроорганизмы (дизентерийные, сальмонеллы, стрептококки и стафилококки);
- хроническая – возникает из-за неправильного питания на протяжении долгих лет.
Полезные продукты при колите
При сильном обострении необходимо 2-3 дня поголодать (при этом больной должен пить за сутки не меньше, чем полтора литра воды, можно чая), затем должен сидеть на специальной диете (в зависимости от симптоматики, продолжительность диеты может быть от 2-х недель до нескольких месяцев). И только потом можно вернуться к обычному питанию.
К полезным продуктам и блюдам относят:
- овощные пюре и котлеты, зелень, варенная капуста (цветная), кабачки, тыква (причем полезно пить и водичку,в которой она варилась);
- рис, манку, овсянку;
- свежевыжатые соки, чай, компоты, отвары, приготовленные из ягод смородины, шиповника, различные кисели;
- варенье, фрукты (варенные), домашнее желе;
- кисломолочные продукты, а именно: некислую сметану, нежирный кефир, простоквашу, молоко, перетертый творог;
- оливковое и сливочное масло;
- мясо и рыбу не жирных сортов, приготовленные на пару или отварные;
- яйца (варенные и не более штуки в день);
- хлеб (белый, серый пшеничный, сухари), бисквит (сухой), печенье и сдобу.
Количество приемов пищи должно быть не меньше 4, но не больше 6 за день.
Помимо фитотерапии нужно ставить и клизмы, которые готовят с добавлением сока лука и чеснока, алоэ, настоя из апельсиновых, гранатовых шкурок.
- Версия для печати
- Линейный вид
- Комбинированный вид
- Древовидный вид
я тоже кукурузу люблю..но есть её не буду..как то жалко себя и свои кишочки..кстати моя семья меня поддерживает и не есть её тоже..хотя раньше были времена..эх..но сейчас моё мнение что лучше не есть вкусную вареную кукурузку..
Во время ремиссии съела пару качанов кукурузы, несколько дней от нее отходила. Кансервированую тоже есть не могу. плохо переносится. если не написать хуже.
Кукуруза пока для меня единственный продукт (в любом виде) от которого начинаются проблемы с кишечником, причем весьма серьезные. Давно от нее отказалась, чему очень рада.
Не совсем про кукурузу - но все же.
Поискала, но четкого ответа не нашла.
Предполагает ли 4 диета возможность употребления в рационе кукурузной каши.
Я, как уже стомированный человек, скажу, что кукуруза из тонкого кишечника выходит такая же, как ты ее проглотил (жевал или не жевал - не важно). Даже цвет не изменяется. Думаю, можно сделать вывод, что этот продукт с трудом переваривается или не переваривается вообще и к диете №4 никакого отношения не имеет. А вот кукурузная каша - другое дело - никаких проблем.
Кукуруза- смерть кишкам- так когда-то пошутила одна врач.
Кукурузная каша при НЯК. Можно, или нет?
Народ! А кто мне скажет, при НЯКе кукурузную кашу можно? Я её иногда ем, нравится. А то в больнице нас в основном пшеничной кашей кормили и макаронами.
кукурузную кашу мелкого помола(называется полента) можно при хорошей переносимости, а вот крупного помола(мамалыга) не желательно.Первая вариться 5-15 мин(зависит от производителя) и похожа по действию на манку,а вторая от 40мин и до 1,5 часов и довольно грубо проходит по кишечнику.
Конкретно у меня полента переваривается лучше чем манная каша и не вызывает тяжести в желудке.Но это не показатель для других.Так что прислушивайтесь к себе и своим ощущениям.
Я тоже иногда ем кукурузную кашу, переносится вроде нормально. Даже крупного помола. Просто я не знаю, можно ли нам её вообще есть, я нигде этого не нашёл. Ну, раз ничего про это не пишут - значит можно. Сейчас пойду, куплю банку кукурузы типа Бондюэль. Перегоню её на блендере в кашу (что бы меньше жевать), съем и буду сидеть и ждать результата!
Интересует не сама кукуруза, а кукурузные хлопья, или кукурузные палочки, еще есть кукурузные хлебцы. Их можно есть? или нет? Понятно все от переносимости зависит, но вроде там из муки кукурузной сделано, можно нам ее или нет?
Эту тему просматривают: 1 (пользователей: 0 , гостей: 1)
Значение диеты

НЯК или неспецифический язвенный колит – это заболевание толстой кишки воспалительного характера, при котором наблюдается деструкция (разрушение) слизистой оболочки с возникновением многочисленных дефектов на ее поверхности.
В связи с этим нарушается функциональность органа – в частности, всасывание питательных веществ и формирование каловых масс. Развивается интоксикация (отравление) балластными продуктами обмена, больной испытывает нехватку белков и других базовых нутриентов.
Следование принципам диетпитания позволяет:
- Предотвратить дополнительное повреждение кишки и обострение колита.
- Избежать дискомфорта, связанного с повышенным газообразованием и метеоризмом.
- Нормализовать стул.
- Обеспечить организм питательными веществами, необходимыми для поддержания нормального энергетического статуса.
- Стимулировать регенерацию (восстановление) слизистой оболочки кишечника.
- Снизить риск формирования тяжелого иммунодефицита.
Таким образом, диета является важным методом нелекарственной терапии НЯК.Она включается во все разрабатывающиеся врачом схемы лечения.
Принципы планирования рациона
Диета подбирается с учетом таких характеристик как:
- возраст пациента;
- род занятости;
- тяжесть течения воспалительного процесса;
- распространенность и локализация очагов;
- наличие пищевой аллергии;
- сопутствующие патологии желудочно-кишечной системы.
Существуют классические требования:
- Есть 5-6 раз в день небольшими порциями.
- Запрещена очень холодная или наоборот, слишком горячая пища.
- Поваренная соль ограничивается до 8-10 г в день.
- Объем жидкости (воды) за сутки составляет 1,5-2 л.
Необходимо корректировать дефицит белка и железа, поскольку у пациентов часто наблюдается низкий уровень протеинов (нарушение всасывания, выделение в составе слизи) и развитие анемии, связанной с повторяющимися кровотечениями. Суточный рацион должен быть достаточно калорийным, чтобы покрывать энергетические потребности организма – особенно если человек ведет активный образ жизни (занимается спортом) или его рабочие обязанности включают регулярную физическую нагрузку.
Составляем меню
Колит кишечника – заболевание, при котором помнить об ограничениях в меню следует даже в периоде ремиссии, то есть отсутствия симптомов. По статистике, более трети обострений связаны с нарушением требований лечебного рациона; диета и питание являются важными компонентами профилактической схемы, рекомендующейся каждому больному с НЯК.
И при обострении, и в период ремиссии диетическое питание не должно включать:
- жирные, жареные блюда;
- копчености;
- острую пищу;
- маргарин и еду на его основе;
- консервы;
- колбасы;
- свежую выпечку;
- мороженое;
- чипсы, сухарики;
- соления, маринады;
- шоколад;
- уксус, хрен, перец;
- майонез, горчица;
- капуста квашенная, белокочанная свежая;
- репа;
- редька;
- редис;
- чеснок;

- щавель;
- шпинат;
- свекла;
- слива;
- виноград;
- чернослив;
- дыня;
- киви;
- цитрусовые;
- перловая крупа;
- просо;
- жевательная резинка;
- орехи;
- грибы.
В острый период следует питаться так, чтобы в меню не было свежих овощей и фруктов, салатной зелени. Такие запрещенные продукты, как тугоплавкие животные жиры, тоже необходимо исключить.
Нужно, чтобы пища была комфортно теплой и свежей, не содержала активных аллергенов или раздражающих компонентов. Диета при неспецифическом язвенном колите кишечника разрешает употреблять такие блюда как:
- Каша (рис, гречка, овсянка, манка, кукуруза).
- Омлет на пару.
- Яйца отварные всмятку или в составе блюд.
- Супы на разрешенных крупах и овощном бульоне.
- Мясо и рыба постных сортов.
- Хлеб вчерашний без корочки.
- Сушки, печенье несдобное.
- Палочки из кукурузы, риса.
- Морковь.
- Кабачки.
- Тыква.
- Цветная капуста.
- Брокколи.
- Сладкие фрукты и ягоды сезонные, спелые без кожицы.
Каши готовят с минимальным количеством соли на воде, без добавления молока. Пищу следует обрабатывать термически: на пару, отваривать. Овощи для супа нужно измельчать, пассировать в масле нельзя. Растительные продукты как отдельное блюдо подаются на стол в виде пюре или протираются для облегчения усвоения.
После улучшения состояния больного в рационе должны произойти изменения, позволяющие кишечнику приспосабливаться к более простому варианту приема еды (без протирания блюд). Питание при язвенном колите строится на основании таких продуктов в меню как:
- постное мясо, рыба;
- каши без молока;
- пастила, мармелад;
- ягоды (малина, клубника);
- твердый неострый сыр;
- яйца отварные всмятку или в составе блюд;
- овощные супы с проваренной огородной зеленью;
- некислый творог с минимальным содержанием жира в виде запеканки, паровых сырников;
- кефир;
- йогурт без добавок;
- вчерашний хлеб;
- несдобная выпечка;
- зефир;
- фруктовая карамель;
- джем.

Предпочтительна термическая обработка блюд: на пару, отваривание, запекание в духовке. Еда дается куском, а не протирается. При нормальной переносимости можно с осторожностью начинать употреблять сладкие сезонные ягоды, цитрусовые (без кожицы и семечек), свежие огурцы, томаты.
Молочные продукты вводятся при стойкой ремиссии, продолжающейся более 6 месяцев.
Нужно начинать с небольших порций одного вида в день и контролировать состояние – при появлении симптомов непереносимости (боль в животе, метеоризм, тошнота, рвота) продукт следует отменить.
Диета при язвенном колите кишечника не должна включать:
В период обострения для больного будут опасны даже такие напитки, как кефир или йогурт. От них нужно на время отказаться. Вводить в рацион следует постепенно, на фоне стойкого улучшения состояния дольше полугода. Лучше, если выбираются варианты с пробиотиками (обогащенные полезными бактериями), с невысокой кислотностью. Добавки (фрукты, орехи, ягоды, семена льна) не допускаются. Не стоит также злоупотреблять минеральными водами – их принимают внутрь после стихания проявлений болезни, а неподходящий состав может стать причиной усугубления симптомов.
Рецепты
Ознакомление со списком запрещенных и разрешаемых в диете продуктов стоит завершать описанием блюд, которые каждый пациент или человек, ухаживающий за ним, может приготовить самостоятельно. Давайте рассмотрим, какие варианты пищи допускается включать в меню на неделю.
Это классическое блюдо: просто готовится и благоприятно влияет на кишечник, незаменимо для тех людей, которым рекомендована диета при язвенном колите. Понадобится:
- рис круглый;
- вода холодная;
- соль в минимальном количестве.
Перед приготовлением каши стоит на 20-30 минут замочить рис в миске с водой, так он будет мягче и рассыпчатей. Можно пользоваться обычной кастрюлей или чашей мультиварки – и тот, и другой способ является простым и удобным.
Вскипятите воду, посолите и добавьте в нее уже промытый рис – в соотношении 4:1 (жидкости должно быть больше, чем крупы, иначе каша выйдет сухой и невкусной). Отварите его на сильном огне 5 минут. Выключите плиту и дайте настояться полчаса под крышкой (длительность приготовления в мультиварке зависит от модели прибора).
Это одно из тех самых блюд, идеально подходящих в качестве питательного завтрака и легкого ужина. Для пациентов, которые испытывают дефицит белка, оно вовсе незаменимо. Чтобы приготовить его, потребуются такие ингредиенты как:
- Яйца – 3 штуки.
- Сыр неострый твердый – 50 г.
- Вода кипяченая – ¼ стакана.
- Соль.
Разбейте яйца в глубокую миску и смешайте с помощью вилки или ложки. Мелко натрите сыр, добавьте соль и воду. Влейте получившуюся массу в форму для запекания (если используете духовку) или в емкость для мультиварки. Готовьте 30 минут. Ешьте теплым. В период ремиссии можно добавлять в омлет немного сезонной зелени – ее нарезают и вносят в состав блюда до термической обработки.
Среди растительных блюд, разрешенных пациентам, этот вариант рецепта один из самых востребованных. Считается легкой пищей, содержит массу полезных компонентов. Чтобы приготовить брокколи паровым способом, потребуется:
- овощ свежий или замороженный, разделенный на соцветия;
- небольшое количество холодной воды;
- соль.
Разделите крупные фрагменты брокколи на более мелкие соцветия, при необходимости промойте. Отварите или приготовьте в мультиварке, слегка посолив (если это разрешено в диете). Протрите для придания блюду пюреобразной консистенции (в период обострения) или подавайте на стол без вторичной обработки теплым (на этапе ремиссии). Хорошо сочетается с мясом, рыбой постных сортов.
Вкусное и питательное блюдо, которое восполняет потери белка и надолго заглушает голод. Потребуется взять:
- Филе курицы или индейки.
- ¼ стакана риса.
- Немного измельченного репчатого лука, укропа (по переносимости).
- Соль.
Сделайте фарш (лучше готовить домашний, а не приобретать смесь в магазине, где в состав могут попасть хрящи или жировые фрагменты), посолите. Рис нужно отварить заранее и остудить, добавить к мясу. Если разрешен лук и укроп, внесите и их тоже, мелко нарезав. Сформируйте небольшие шарики, выложите в чашу мультиварки, готовьте 30 минут. Подавайте на стол, когда тефтели остынут до комфортной температуры. Сметану, майонез и другие соусы есть вместе с ними запрещено.
Все блюда нужно употреблять в теплом и свежем виде.
Лучше готовить порционно, каждый день – так повышается польза для организма, есть возможность улучшить вкус употребляемой пищи.

- Эффективность: лечебный эффект через 14 дней
- Сроки: 30 дней
- Стоимость продуктов: 1200 - 1300 рублей в неделю
Общие правила
Колит – это воспаление слизистой толстого кишечника. Он может быть самостоятельным заболеванием или входить в симптомокомплекс, когда дополнительно вовлечены в воспалительный процесс тонкий кишечник (энтероколит) и желудок (гастроэнтероколит).
По течению заболевания выделяют:
- острые;
- хронические.
Если острый развивается вследствие употребления пищи, обсемененной микроорганизмами, то при псевдомембранозном, который тоже протекает остро, причиной является прием медикаментов (в частности, антибиотиков цефалоспоринов, Клиндамицина, Тетрациклина и Эритромицина).
На начальной стадии острого колита появляется общее недомогание, тошнота, снижение аппетита, боли в животе и понос. Боль чаще локализуется в подвздошных областях. Испражнения частые, зловонные, и сначала имеют каловый характер, а затем становятся скудными со слизью и примесью крови. В первые дни заболевания нужно соблюдать постельный режим и диету помимо медикаментозного лечения. Острый колит не вызывает грубых морфологических изменений слизистой кишечника.
Хронический колит сопровождается воспалительно-дистрофическими изменениями в кишечнике и обязательно присутствует нарушение его функций.
Причинами хронической формы заболевания являются:
- перенесенные кишечные инфекции;
- бесконтрольный прием лекарственных средств;
- постоянная эндогенная интоксикация;
- злоупотребление алкоголем;
- нарушения питания (употребление острых и грубых, плохо перевариваемых блюд, однообразное, белковое или углеводное питание).
Основные симптомы хронического колита — чередование запоров с поносами или кашицеобразный стул, сопровождающийся болями, которые усиливаются при акте дефекации. Боли имеют ноющий или спастический характер и локализуются в нижних и боковых отделах живота. Возникает чаще всего через 7 часов после еды, характерно их уменьшение после отхождения газов. Многих больных беспокоит тошнота, вздутие живота и отрыжка.
При нарушении пищеварения в кале обнаруживаются зерна крахмала, нейтральный жир, непереваренные мышечные волокна. При длительном течении хронический колит характеризуется прогрессированием нарушений кишечного пищеварения, что сопровождается потерей веса, развитием атрофии жировой клетчатки и скелетных мышц, нарастанием дефицита белка и витаминов.
Лечение заболевания должно быть комплексным, включающим противовоспалительные препараты (Сульфасалазин, Месалазин), обволакивающие и вяжущие лекарственные средства (при поносах), физиотерапевтическое лечение (электрофорез, диатермия, озокерит, радоновые ванны). Обязательным условием является лечебное питание.
При симптомах колита на разных стадиях и при нарушениях функций кишечника лечение диетой назначается дифференцированно.
Так, при остром колите и при обострении хронического, протекающих с поносом, рекомендуется Диета №4. Она предусматривает исключение продуктов, которые вызывают усиленную перистальтику кишечника (овощи, отруби, клетчатка) и стимулируют секрецию поджелудочной железы, желудка и желчеотделение. Также исключаются все продукты, вызывающие брожение и гниение.
Если же при колите преобладают запоры, назначается Стол №3, обогащенный клетчаткой (хлеб с отрубями, овощи, винегреты, соки из овощей).
Диета №2 показана при хронических колитах (вне обострения) и сопутствующих хронических гастритах с пониженной секрецией, поэтому включает блюда и продукты, стимулирующие секрецию (кисломолочные напитки, бульоны, соки, ягоды, овощи и жаренные без грубой корочки блюда).
Диета №4 при колите с поносом обеспечивает щажение кишечника, уменьшает воспаление и нормализует пищеварение, потому что в ней ограничены всевозможные раздражители (механические, химические и термические).
- шестиразовое питание, основа которого — протертые, слизистые супы, пюреобразные, кашицеобразные, полужидкие блюда;
- уменьшение количества жиров (до 70 г) и углеводов (250 г);
- физиологическое содержание белка (90 г);
- исключение продуктов, содержащих клетчатку (овощи, фрукты, ржаной хлеб, цельнозерновой хлеб и с отрубями);
- исключение очень горячей, а также холодной пищи;
- отварной (паровой) способ приготовления;
- запрет на твердую и густую пищу;
- выполнение водного режима (1,5-2 л);
- соль в количестве 8-10 г.
Неспецифический язвенный колит —это воспаление толстого кишечника с наличием язвенных поражений слизистой, некроза и геморрагий. Чаще всего процесс локализуется в прямой и ободочной кишке, а при тяжелом поражении вовлекаются все отделы толстой кишки. Причины заболевания не установлены. Предполагают, что в основе лежат иммунологические нарушения и наследственная предрасположенность, а предрасполагающим фактором является наличие инфекции.
При неспецифическом язвенном колите больного беспокоит понос с примесью крови или гноя. Частота дефекаций достигает 20 раз в сутки и более (при тяжелом течении). Часто в кале содержится кровь и за сутки возможна кровопотеря 100-300 мл. Для НЯК характерны выраженные боли схваткообразного характера, усиливающиеся после еды.
При тяжелом течении отмечается интоксикационный синдром со слабостью, повышенной температурой, снижением аппетита, также характерны системные проявления (полиартрит, поражения глаз, печени). При хронической форме течения развивается дистрофический синдром (сухость кожи, похудание, гиповитаминоз).
При этом заболевании полного восстановления слизистой и нормализации переваривания и всасывания не происходит длительное время. И только строгое соблюдение диетического питания, и прием лекарственных препаратов создают условия для достижения ремиссии. В данном случае назначается Стол №4 и его разновидности в зависимости от стадии процесса.

Рисовая каша с фруктами
При обострении рацион включает жидкие и протертые каши (рисовая, манная) на воде (молоко и бульоны исключаются). Гречневая каша усиливает моторику, поэтому при обострении не рекомендуется. Удобно использовать каши для детского питания, но их наполовину нужно разбавлять водой.
Включаются блюда из нежирного мяса и рыбы (в виде отварного фарша, кнелей, паровых котлет, паштетов). Полезны белковые омлеты из яиц (не более двух в день). В период обострения в рационе нужно увеличить количество белка до 120- 125 г.
Из напитков можно травяные отвары, компоты и кисели, сок черноплодной рябины. Разрешены запеченные яблоки и груши. Особое внимание стоит обратить на продукты, которые снижают моторику кишечника — отвары и кисели из черемухи, черники, айвы, кизила, груши, крепкий черный и зеленый чай. В период обострения некоторые больные плохо переносят даже вареные овощи, поэтому их лучше исключить. Употребление молока, кисломолочных продуктов, сметаны, сыров и творога также не рекомендуется.
В течение месяца после обострения необходимо строго придерживаться диеты, в последующем рекомендован переход на Стол 4В и 4Б и общий стол с ограничением некоторых продуктов по состоянию здоровья. После обострения в рацион вводят продукты, способствующие кроветворению, красная и черная икра, грецкие орехи, постепенно подключаются мясные бульоны. В период стойкой ремиссии разрешается употребление овощей (брокколи, цветная капуста, морковь, кабачки, лук).
Разновидности
Разновидностями являются Диеты 4А, 4Б, 4В, отличающиеся по набору продуктов и показаниям к назначению.
Так, Стол 4А рекомендован при колитах с преобладанием процессов брожения, поэтому в рационе строго ограничиваются углеводы (сахар до 20 г, каши, хлеб до 100 г). Диета №4А при хроническом колите предусматривает увеличение употребления белков за счет творога и мясных блюд. В остальном, мало чем отличается от основной диеты и включает: одно яйцо всмятку ежедневно, слизистые супы, протертую рисовую и манную кашу, отварные мясо и рыбу, нежирный кефир, отвар черники и черной смородины, желе и кисели из этих ягод.
Стол 4Б назначается при хронических колитах в период улучшения (стадия затухающего обострения) или при невыраженном обострении. Диета отличается большим количеством белков (100-110 г), увеличением жиров (до 100 г) и углеводов (до 400-420 г). Режим питания остается, как и при основной диете, но перечень разрешенных продуктов значительно расширен за счет включения в рацион вермишели, картофеля, лапши, моркови, цветной капусты, кабачков, сливок, сметаны, кефира, сладких ягод.
Стол 4В показан в период выздоровления при острых колитах и перехода на обычное питание. Его также назначают при хронических заболеваниях кишечника вне обострения или в период затухания обострения. Химический состав, как и у предыдущего стола, но уже включаются растительные жиры и расширяется перечень продуктов: пироги, капуста, несдобные булочки, зеленый горошек, колбаса докторская, молочная, ветчина, свекла, апельсины, виноград, арбуз, малина, мандарины, клубника, увеличено количество сливочного масла до 15 г.
Показания
Диета показана при диарее, возникающей при:
- остром колите;
- энтероколите;
- выраженном обострениихронического колита.
Разрешенные продукты
В основе рациона — протертые каши: манная, рисовая (белый), гречневая и овсяная, которые готовят на воде, также можно использовать нежирный бульон. Все блюда варятся или тушатся. Сливочное масло добавляют в блюда (5 г на порцию). Хлеб разрешается пшеничный и только подсушенный или в виде сухариков. В день можно съесть 200 г сухарей. Допускается сухое печенье.
Супы готовят на воде или нежирном и некрепком рыбном/мясном бульоне, добавляют минимум протертых овощей (или овощной отвар), протертое мясо, яичные хлопья, кнели или фрикадельки. Рекомендуется употребление нежирных сортов говядины, курицы, телятины или индейки. Мясо дополнительно обезжиривают, птицу готовят без кожи. Из мясного фарша готовят паровые котлеты, или фрикадельки.
Котлеты можно также тушить в небольшом количестве воды. При приготовлении котлет или тефтелей в фарш добавляют вареный рис. Используют нежирную морскую рыбу, готовят ее куском или в виде котлет и фрикаделек. Разрешены яйца (всмятку, паровой омлет) до двух в день, их можно добавлять в супы.
Творог можно только свежеприготовленный кальцинированный, пресный (некислый) и протертый. Его используют также в запеканки. Овощи идут только как добавка в супы. Разрешены протертые сырые яблоки и яблочное пюре. Из черники, кизила, айвы, черемухи, черной смородины, груш черники готовят ягодные кисели, отвары и морсы. Разрешены: травяной чай, отвар шиповника, зеленый и черный чай, вода без газа до 1,5 л в день. При хорошей переносимости разрешаются разведенные свежие соки из некислых ягод.
Читайте также:




