Мокрота при каше на



Мокрота представляет собой секрет в виде слизи, образующейся в клетках эпителия (слизистой оболочки) бронхов. К этой слизи могут при примешиваются фрагменты бактерий, слущенные клетки эпителия и другие компоненты. Слизь продвигается по бронхам, смешивается со слюной и отделяемым из носа. В норме мокрота должна быть прозрачной и выделяться в небольших количествах, не доставляя какого-либо дискомфорта. У курильщиков и работающих повышенной запыленности мокрота может выделяться в больших количествах. Мокрота как правило образуется в нижних отделах дыхательного тракта (трахее, бронхах, бронхиолах) и, накапливаясь, раздражает рецепторы вызывает кашлевой рефлекс и выходит наружу через рот.
Некоторые пациенты называют мокротой выделения из носа, которые стекают по задней стенке носоглотки, а также отделяемое при хронических патологиях ротоглотки и гортани.
Именно поэтому отделение мокроты может быть связано с различными патологическими процессами. При подобных жалобах необходимо произвести полный осмотр больного, узнать детали анамнеза и провести ряд анализов.
Мокрота с кашлем
Кашель с мокротой или влажный, продуктивный кашель может свидетельствовать о различных заболеваниях дыхательной системы от ОРВИ до аллергии. Можно выделить ряд заболеваний и состояний, для которых характерен кашель с мокротой:
-
Курение. В легких курящего человека образуется большее количество слизи, от которой организм пытается избавиться, провоцируя кашель;
Инфекции верхних и нижних дыхательных путей. Вирусные, грибковые или бактериальные инфекции также вызывают кашель. Довольно часто банальная простуда может, вызвать осложнения в виде трахеита, бронхита и других более тяжелых заболеваний, сопровождающихся влажным кашлем;
Бронхиальная астма. При этом заболевании инфекционно-аллергической природы также повышается секреторная функция слизистой легких, вследствие чего выделяется мокрота;
Абсцесс (гнойный очаг) легкого или бронхоэктатическая болезнь. При наличии абсцесса в легком возможно отделение его гнойного содержимого, требующего отделения с помощью кашля;
Туберкулез. Для данного заболевания характерно присутствие крови в мокроте;
Мокрота без кашля
Иногда скопление мокроты не сопровождается кашлем. Способ лечения будет зависеть от причины, вызвавшей данный симптом.
Причинами скопления мокроты в горле без кашля могут быть как физиологические процессы, так и заболевания. При этом пациенты жалуются на ощущение комка в горле, который хочется откашлять, но кашля при этом нет. Скопившаяся слизь трудно выделяется, человека мучает першение, зуд в горле.
К дополнительным симптомам, сопутствующим этому состоянию могут относится повышение температуры, сильный насморк и др. Мокрота в горле без кашля может быть проявлением различных заболеваний, поэтому на основе только этого симптома невозможно поставить диагноз. Требуется дополнительная диагностика.
К заболеваниям, которые могут сопровождаться мокротой в горле относятся:
-
Риносинуситы различной этиологии (аллергические, вирусные, бактериальные, грибковые);
Скрытые формы туберкулеза;
К причинам образования мокроты, которую трудно откашлять, также относится табакокурение. Частички табачного дыма оседают на слизистой оболочке носа, горла, носоглотки и образуют густую трудноотделяемую слизь.
Скопление мокроты редко бывает единственным проявлением заболевания. Обычно ему сопутствуют и другие признаки, такие как повышение температуры, кашель, насморк и тд.
К основным причинам, при которых скапливается мокрота относятся:
-
Насморк или риносусит любого происхождения (вирусного, бактериального, грибкового) могут спровоцировать появление мокроты. Слизь и гной, образующиеся в результате воспалительного процесса в носовой полости и глотке не выходят через нос в следствие отека и стекают по задней стенке гортани;
Острые вирусные заболевания – являются основной причиной образования мокроты. Обычно в начале у пациента повышается температура, начинает болеть горло, когда воспалительный процесс распространяется ниже на трахею и бронхи появляется кашель с густой мокротой;
Гастро-эзофагальный рефлюкс, гастриты и эзофагиты. При этих заболеваниях содержимое желудка и пищевода выбрасывается обратно в горло, раздражая слизистую, что вызывает хроническое воспаление гортани и горла с отделением слизи.
Бронхиальная астма характеризуется реакцией бронхов на различные аллергены. Кроме образования мокроты к симптомам этого заболевания также относятся удушье, хрипы в грудной клетке, кашель с трудноотделяемой мокротой.
Воспаление легких и плеврит. Воспаление легочной ткани и плевриты всегда сопровождается образованием густой пенистой мокротой, высокой температурой, болями в груди.

Большинство заболеваний дыхательной системы, характеризуются повышением температуры тела, покраснением горла и сильным кашлем. Врачи утверждают, что лучший вариант, когда спазмы мышц грудной клетки, сопровождаются выделением мокроты. Что такое секрет трахеобронхиального дерева и нужно ли опасаться такого симптома патологии? Давайте разбираться с этим вопросом вместе.
Для чего нужна флегма
Многие больные на приеме у терапевта, пульмонолога спрашивают, откуда берется мокрота? На самом деле такой вопрос не корректен. Слизь вырабатывается на протяжении всей жизни. Если реснитчатый эпителий прекратит транспортировку флегмы в верхние дыхательные пути, то риск инфекционного заражения легких увеличивается в разы.
Какие функции выполняет мокрота:
- защита слизистой от микробов, аллергенов;
- увлажнение и устранение раздражения;
- выведение бактерий во время терапии ОРВИ, ОРЗ.
В нормальном состоянии мокрота состоит из воды, углеводов, протеина и минеральных солей. Патологическое состояние добавляет в секрет продукты жизнедеятельности бактерий, вирусов.
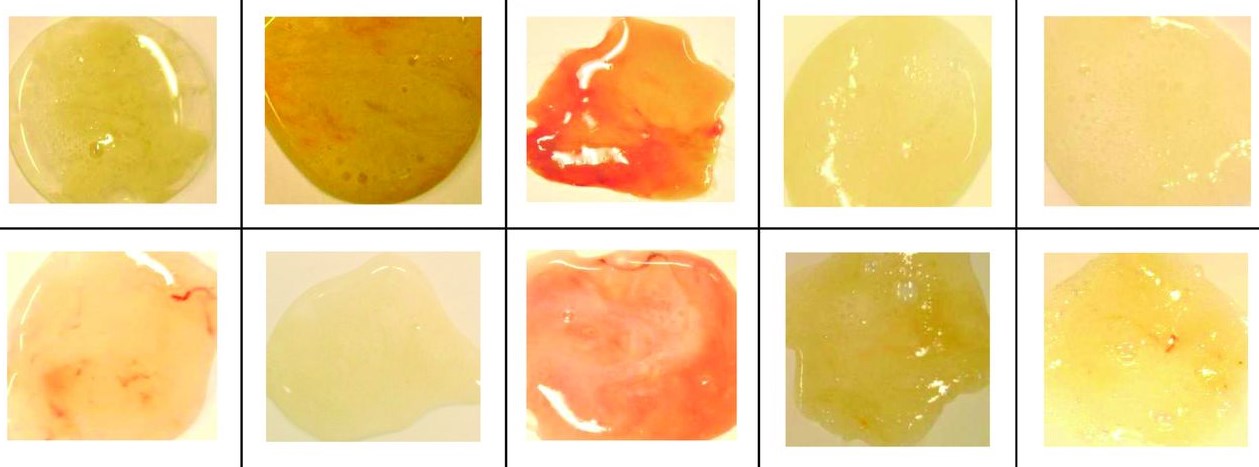
Виды и цвет мокроты
Здоровый человек ежедневно избавляется от 50-100 мл слизи, состоящей из пыли и других инородных для организма веществ. Во время болезни количество вырабатываемой флегмы может увеличиться в 10-15 раз (1500 мл). Поэтому особо волноваться при выявлении слизи при кашле не стоит. Считается, что это нормальное явление во время лечения вирусных и бактериальных поражений.
Обратиться за помощью в медицинское учреждение необходимо при изменении состава и цвета мокроты. Сильный воспалительный процесс может сопровождаться отхождением серозной, гнойной, кровянистой или стекловидной флегмы. Такие симптомы нередко указывают на развитие опасных заболеваний дыхательной системы (туберкулез, бронхит, пневмония, рак).
Многие врачи ставят первоначальный диагноз, ориентируясь на цвет мокроты:
- прозрачные выделения не должны пугать больного, так как отсутствие примесей говорит о постепенном угасании воспаления;
- стекловидная слизь должна стать поводом для проверки организма на наличие стеноза бронхов;
- желтая мокрота считается показателем усиленной борьбы иммунной системы с инфекцией (воспаление легких, астма, бронхит);
- зеленые выделения обычно вязкие и плохо отхаркиваются из-за повышенной концентрации нейтрофилов, эпителия и мертвых патогенных агентов (стафилококк, стрептококк);
- коричневая флегма указывает на распространение заболевания на нижние дыхательные пути или внутреннее кровотечение (разрыв капилляров).
В отдельную группу нужно вывести мокроту с кровью. Такой симптом возникает при сильном повреждении легочной ткани. Обычно больные с подобными признаками болезни незамедлительно госпитализируются.
Другие причины образования и отхождения слизи при кашле
Во время осмотра врач обязательно задаст вопрос о времени появления неприятного симптома. Если выделение мокроты наблюдается в утреннее время, то в первую очередь необходимо исключить естественные источники флегмы. Нередко причиной обильных выделений во время кашля становится аллергическая реакция на внешние раздражители (пыль, сухой воздух, шерсть животных). Нельзя исключать вероятность отравления химическими веществами (парами бытовой химии).
Слизистая вязкая мокрота может образоваться у курильщиков. С дымом сигарет в легкие попадает сажа, копоть и другие отравляющие элементы.
Негативное воздействие на бронхи вызывает уменьшение дыхательного просвета и ослабление функций клеток эпителия. Скопившаяся за ночь мокрота выходит утром с сухим приступообразным кашлем.
Болезни, характеризующиеся выделением мокроты
Многие заболевания дыхательных путей сопровождаются образованием большого количества секрета. Респираторные патологии почти всегда провоцируют организм на выработку флегмы. Какие патологии нужно исключить в первую очередь?
- Туберкулез – персистирующая инфекция, вызванная палочками Коха. Такая болезнь характеризуется аномальной потливостью, потерей аппетита, субфебрильной температурой (37°С). Отличительной чертой заболевания считается белая (начальные стадии), зеленоватая или кровянистая мокрота при кашле.
- Воспаление легких развивается на фоне заражения бактериями, грибками или вирусами легочной ткани. Главные проявления – резкий скачок температуры тела, сухой, непродуктивный кашель с хрипами, боль в грудной клетке, одышка. Секрет желтый или зеленый.
- Бронхит характеризуется отеком слизистой оболочки и ускоренной выработкой иммуноглобулина. Такие процесса вызывают закупорку бронхов и осложненное выделение мокроты. Симптомы болезни напоминают классическую простуду с появлением белой, желтой или зеленой флегмы.
Заниматься самодиагностикой нельзя. Лечение должно быть назначено специалистом (терапевтом, инфекционистом, иммунологом или пульмонологом).
Показания к проведению анализа мокроты
Обратиться за помощью в медицинское учреждение необходимо, если кашель продолжается более 2-х недель, есть подозрение на пневмонию, туберкулез или другие опасные болезни, в мокроте появились примеси (розовая, зеленая, желтая или стекловидная слизь).
Анализ флегмы позволяет:
- точно определить причину усиленной выработки слизи;
- исключить онкологию (рак легких);
- проверить выделения на маркеры аллергии.
При выявлении бактериальной природы мокроты, в лаборатории проводят исследования на резистентность патогенной микрофлоры к разным видам антибиотиков.
Как облегчить состояние больного
Нормальное отхождение мокроты считается хорошим знаком. Выделение прозрачного секрета нормальной вязкости показывает, что лечение первопричины кашля продвигается в нужном направлении. Дополнительная стимуляция отхаркивания слизи нужна в случае застоя секрета.
Препараты для выведения мокроты:
Лечение ребенка лучше начинать с относительно безопасных методов народной медицины. Если мокрота вязкая, но без примесей (гнойная, розовая, серозная), то следует воспользоваться отварами шалфея, душицы, календулы, солодки. Хорошие результаты показывает терапия ингаляциями, применение компрессов.
Продуктивный кашель может быть последствием острых заболеваний дыхательной системы, таких как острый бронхит, пневмония, и длительно текущих – бронхиальная астма, хроническая обструктивная болезнь легких, бронхоэктазы, рак легких, туберкулез, сердечная патология. Клинически пациенты испытывают один симптом – кашель с мокротой, но на самом деле внешний вид и химический состав мокроты будет разнообразным, и именно ее исследование зачастую помогает установить правильный диагноз.
Что такое мокрота?
Мокрота состоит из секрета желез крупных бронхов и трахеи, слизи из носовых пазух и слюны ротовой полости. Она считается патологическим секретом, и ее тщательное обследование может много рассказать про заболевание, вызвавшее ее выделение.
Слизь из желез крупных бронхов и трахеи вырабатывается в количестве 100 мл. Эта жидкость проглатывается и испаряется во время дыхания. Трахеобронхиальный секрет не только смачивает слизистую дыхательных путей, но и оказывает очищающее действие. Он способен уничтожать болезнетворные микробы, удалять из дыхательных путей инородные частицы.

Еще белая мокрота является признаком бронхиальной астмы. Слизь при этой патологии густая, стекловидная. Симптоматика характеризуется приступами удушья, когда в бронхах развивается отек, просвет перекрывается густой слизью. После окончания приступа развивается кашель с густой белой мокротой. Часто больные страдают от приступов с 1 ночи до 5 утра.
Бронхиальной астмой болеют как взрослые, так и дети. Вследствие хронического течения пациенты требуют постоянного лечения.
Наиболее часто ржавое отделяемое встречается при крупозной пневмонии, когда поражается вся доля легкого. Ржавая слизь начинает откашливаться на 2-3 сутки после острого начала заболевания. Свой цвет она приобретает за счет просачивания в альвеолы эритроцитов. Гемоглобин начинает распадаться, и мокрота приобретает коричневый или ржавый цвет.
Еще ржавый секрет появляется при острой сердечной недостаточности по левожелудочковому типу. В результате этого формируется отек легких, при котором больной отхаркивает ржавую или розовую пенистую мокроту.
Кровь в мокроте при кровохарканье выглядит как нити красного цвета на фоне белой слизи.
Состояние сопровождает следующие патологии:
- Бронхогенный рак легкого, тот, что растет в просвет бронха.
- Туберкулез.
Рак легкого протекает длительно без явной клиники. Когда появляется симптоматика, процесс бывает довольно запущенным.
Кашель с выделением мокроты при беременности – лечить сложно, но необходимо
Лучше всего лечиться в период беременности с помощью народной медицины. Можно использовать травы, входящие в сбор от кашля № 4. Высушенное средство продается в аптеке и хорошо разжижает мокроту.
Также будущим мамам рекомендовано выпивать на ночь теплое молоко с медом. Если есть аллергия на мед, его можно заменить сливочным маслом.
Эффективны ингаляции с эфирными маслами эвкалипта, чайного дерева. Также можно сделать настой ромашки, липы и мяты, над которыми следует дышать в течение 10-15 минут.
Список препаратов, разрешенных при беременности:
- Мукалтин, Алтейка и все лекарства на основе корня алтея. Средства можно приобрести в аптеке в виде таблеток или сиропа.
- Доктор Тайсс и сиропы с подорожником.
- Сиропы с листьями плюща, например, Проспан.
 меняются, а само проявление симптома может напоминать о себе в любое время дня и ночи.</p>
<p style=)

Механизм кашля
Мокрота – это слизь, продуцируемая эпителием крупных бронхов, мелких (бронхиол) и трахеи. Образуясь в нижних отделах лёгких, мокрота действует на рецепторы и кашлевым рефлексом продвигается вверх к зеву. По пути она захватывает отмершие эпителиальные клетки, бактерии и другие чужеродные агенты. В норме слизь смешивается со слюной и выходит из носа прозрачным содержимым, а при кашле – через рот.
Одна из основных функций кашлевого толчка – защитная. Так организм сопротивляется случайному попаданию инородных веществ в дыхательные пути. При воспалении верхних отделов отечный слизистый слой становится сверхчувствительным, реагируя даже на вдох-выдох. Переход инфекции в нижние дыхательные пути (трахея, бронхолегочное дерево) делает кашель более продуктивным, увлажненным.
Включающийся в работу иммунный ответ при нарастающем воспалении активнее задействует клетки бронхиальной слизистой: интенсивная выработка отделяемого способствует скорейшему избавлению от раздражающего фактора. Эпителий бронхов проталкивает к глотке обильную слизь с чужеродными частицами (бактерии, простейшие) с помощью ворсинок.
По причине выраженного воспаления реснитчатый слой угнетается, снижается его функциональность, а скопившаяся мокрота застаивается в бронхах обильным содержимым. К тому же в бронхиальный секрет попадают отмершие фагоциты, лейкоциты (продукты иммунного ответа), микробные агенты, спущенный эпителий. Все это приводит к вязкости отделяемого и ухудшает его прохождение. Смена положения провоцирует раздражение дыхательных путей и вызывает интенсивный приступ влажного кашля.
Важно! У ребёнка в силу анатомических особенностей узкие дыхательные пути сочетаются с недостаточным развитием грудных мышц. Данный фактор значительно осложняет отхождение мокроты при кашле. По сравнению со взрослым человеком, ребенку тяжелее отхаркивать густую слизь. Это необходимо учитывать при лечебных процедурах.
Кашель рассматривают с точки зрения следующих характеристик:
- По характеру выделений: сухой (непродуктивный) и влажный (продуктивный).
- По течению: острый (до 2-х недель), затяжной (до месяца), подострый (до 2-х месяцев), хронический (дольше 2-х месяцев).
- По длительности: возникающий эпизодами, кратковременный, приступообразный, продолжительный (постоянный).
Есть и другие классификации: по силе (покашливание или надрывный кашель); по тембру (лающий, глухой, звонкий, сиплый, осторожный). Также различают симптом по времени появления: в зависимости от времени суток или сезона. Так, для пневмонии характерны вечерние приступы, а для аллергии – период цветения (весна, лето, осень).
Кашель с мокротой - причины
Чаще всего сильный кашель с мокротой в детском возрасте свидетельствует о выраженной картине острого воспалительного процесса верхних или нижних отделов дыхательных путей. У младенца причина кашля – альвеолит, у ребёнка постарше – трахеит, бронхит, пневмония.
Причины возникновения кашля с мокротой у взрослых более обширны и разнообразны:
- Носоглоточное затекание – одна из самых распространённых причин длительного кашля. Слизистое отделяемое стекает из отечных придаточных пазух носа по задней стенке глотки (в основном – в ночное время), доходит до голосовых связок, раздражая рецепторы. Утром кашель проявляется в полной мере из-за скопления мокроты в глотке и гортани. Постназальное затекание характерно для аллергических проявлений.
- Курение. Оседающие в лёгких никотиновые смолы провоцируют гиперпродукцию слизи, что и влечёт за собой следующий защитный механизм: постоянным упорным кашлем в течение дня организм старается избавиться от яда, разбавленного мокротой.
- Инфекции. Бактерии, вирусы, простейшие, грибы, – все они являются пусковым механизмом для начала воспалительной реакции. Начинается инфекция с воспаления глотки (фарингит) и может перейти в тяжелый бронхит или пневмонию. Для заболевания характерно течение с высокой температурой, осиплостью голоса, покашливанием в вечернее и ночное время.
- Бронхиальная астма – заболевание бронхов, сопровождающиеся кашлем, удушьем, затрудненным выдохом. Пусковым механизмом приступа в основном служат аллергены.
- Абсцесс (гнойник) в лёгких, нагноительный процесс в бронхах (бронхоэктатическая болезнь). Непроходящий кашель – возможность избавиться от скопившегося гнойного содержимого лакун.
- Онкологические заболевания (рак, саркома) органов дыхания протекают с ярко выраженной симптоматикой. В том числе проявляются кашлем с вязкой и зловонной мокротой.
- Туберкулез. Глухое покашливание сопровождается ночным потоотделением, а в отделяемом обнаруживаются прожилки крови.
- Плеврит. Воспаление листков плевры даёт гектическую температуру, продуктивный кашель с пенистым отделяемым.
- Инородное тело, попадая в дыхательное горло, раздражает рецепторы и вызывает постоянные поперхивания.
- Гастроэзофагеальная рефлюксная болезнь, рефлюкс, воспаление пищевода. Проблемы с желудком, пищеводом или 12-перстной кишкой приводят к патологическому возврату съеденной пищи обратно в горло, вызывая хроническое воспаление слизистой. Как результат – больного беспокоит периодическое поперхивание.
- Осложнения болезней сердечно-сосудистой системы (гипертонической болезни, сердечной недостаточности, диффузного кардиосклероза) проявляются покашливанием.
- Препараты группы ингибиторов АПФ. Гипотензивное лекарство способствует выработке брадикинина – пептида, провоцирующего кашлевой рефлекс.
Читайте также:




.</li>
</ol>
</p>
<p>Также зеленый секрет откашливается, когда при гайморите гнойная слизь с пазух носа стекает в трахею.</p>
<p>Интенсивно зеленая слизь с гнилостным запахом называется гнойной. Такой симптом говорит о тяжелом хроническом заболевании дыхательной системы.</p>
<p>Патология, при которой появляется кашель с гнойной мокротой:</p>
<p><ol>
<li>Абсцесс легкого.</li>
<li>Гангрена легкого.</li>
<li>Бронхоэктатическая болезнь.</li>
</ol>
</p>
<p>Абсцесс и гангрена легкого – это два инфекционных процесса, которые сопровождаются разрушением легочной ткани. Только абсцесс – это ограниченный процесс, а гангрена – распространенный на легочную долю или целый орган.</p>
<p style=)



, обильного питья, если он вирусной этиологии. Если же заболевание вызвано бактериями, то дополнительно назначаются антибиотики.</li>
<li>Пневмония лечится с помощью антибактериальных средств, инфузионной терапии, отхаркивающих лекарств, витамин, жаропонижающих препаратов.</li>
<li>Гангрену легкого, бронхоэктазы можно вылечить хирургическим вмешательством.</li>
<li>Бронхиальная астма требует постоянного лечения бронхорасширяющими препаратами.</li>
<li>Против микобактерий используются антибиотики и противомикробные средства, которые следует принимать длительно.</li>
<li>Терапия рака легкого включает комбинацию методов: хирургического, химиотерапевтического и лучевого.</li>
<li>Неотложная помощь при отеке легкого требует назначения мочегонных препаратов, дыхания кислородом.</li>
<li>При инородном теле в бронхах, кашель с мокротой без температуры у взрослого требует лечения в хирургическом стационаре. Там во время бронхоскопии извлекается посторонний предмет.</li>
</ol>
</p>
<p><iframe class=)