Запеканка творожная при гэрб
Обновлено: 03.05.2024
Эзофагит – это воспаление слизистой оболочки пищевода, возникшее по причине слабости кардиального сфинктера. Диета при эзофагите – это обязательное условие комплексном лечении заболевания.
Общие правила. Длительность диеты.
Главная задача лечебного питания при эзофагите пищевода – это полное исключение повреждения слизистой оболочки механическими и химическими факторами.
При эзофагите назначают стол №1. В питании необходимо придерживаться ряда правил:
- количество приемов пищи должно быть 5-6 раз. порции небольшие. Такая тактика в питании при эзофагите позволяет излишне растягиваться желудку и вырабатывать избыток соляной кислоты.
- Еда не должна быть слишком горячей или холодной. Оптимальная температура блюд – 25-50 С.
- Нельзя есть «на ходу». Есть нужно медленно и тщательно пережевывать пищу.
- Нельзя пить воду сразу после еды. Допустимо питье лишь спустя 30-40 минут после приема пищи.
- Блюда можно готовить на пару, тушить, запекать или отваривать. Жарить нельзя.
- Максимально ограничить прием соли.
Питание при остром эзофагите:
В случае обострения эзофагита следует соблюдать диету 1А не более 10 дней. Эта диета строгая и если ее придерживаться, то симптомы заболевания достаточно быстро купируются. Как только неприятные ощущения и симптомы обострения стихнуть можно переходить на стол 1Б. Этот стол более полноценен по питательным веществам.
Заметьте! Острый эзофагит является противопоказанием для санаторно-курортного лечения: лучше обратиться в стационар.
Питание при хроническом эзофагите:
При хроническом эзофагите необходимо соблюдать стол №1. Из рациона необходимо убрать все продукты, которые могут вызвать усиление секреции желудочного сока или провоцируют повышенное газообразование.
Большую часть еды необходимо принять в первой половине дня. Нельзя «наедаться» на ночь, лучше употреблять легкоусвояемые продукты, например, овощные блюда или каши.
Список разрешенных продуктов:
Гречневая, рисовая, манная, овсяная крупы
Молоко, некислая сметана, кисломолочные продукты низкой жирности, сливочное масло, несоленый сыр
Картофель, кабачки, цветная капуста, морковь, тыква, свекла
Говядина, телятина, курица, кролик, индейка
Язык и печень в отварном виде
Нежирные сорта речной рыбы
Бананы, абрикосы, груши, сладкие яблоки, дыни
Некрепкий чай, отвар шиповника, компоты и кисели из сладких фруктов и ягод
Список полностью или частично ограниченных продуктов:
Сдобная выпечка, свежий пшеничный и ржаной хлеб, блины, оладьи, жареные пирожки
Капуста белокочанная, редис, редька, бобовые, болгарский перец, репа, редька, лук, чеснок, щавель, шпинат
Пшенная, перловая, кукурузная, ячневая
Все кислые плоды: цитрусовые, смородина, зеленые яблоки
Гусь, утка, свинина, консервированное мясо, сало, колбасы, сосиски, копченое мясо, вяленое мясо
Крепчай чай, кофе, квас, газированная вода, сладкие морсы
Меню питания при эзофагите. Режим питания.
Питание при эзофагите должно основываться на том, что пища не должна долго перевариваться. Блюда должны быть легкоусвояемыми, не должны раздражать слизистую желудка и кишечника. Продукты должны обволакивать слизистую желудка, а не раздражать ее.
Рецепты диетических блюд при эзофагите:
Примерное меню на один день:
Овсяная каша сваренная на воде с добавлением молока, компот из красных яблок.
Второй завтрак:
Паровой омлет. Отвар шиповника
Куриный суп с вермишелью и овощами. Филе судака с отварным картофелем. Травяной чай.
Нежирный йогурт. Печенье. Некрепкий чай.
Вареники с творогом. Чай с молоком.
Перед сном можно выпить стакан теплого молока.
Комментарии диетологов:
Лечебное питание при эзофагите позволяет в кратчайшие сроки избавиться от неприятных симптомов и нормализовать работу всего желудочно кишечного тракта. Пренебрежение диетой или систематические нарушения ее могут привести к развитию опасных осложнений.

«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. "Горный" – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диета при эзофагите – это правила питания, которые необходимы для лечения и профилактики заболевания. Рассмотрим особенности составления рациона, безопасные и вредные продукты, а также рецепты и примерное меню.
Эзофагит – воспаление внутренних стенок пищевода. Он бывает как острым, так и хроническим. Причины недуга могут быть разными, к примеру, грибковая или вирусная инфекция, злоупотребление алкоголем или анатомические особенности организма (слабость клапана, разделяющего пищевод и желудок).
Основными симптомами выступают: изжога после приема пищи, тошнота после еды, болезненные ощущения в верхней части живота и при проглатывании пищи. Тяжелые формы характеризуются появлением рвоты с кровянистыми прожилками, охриплостью голоса. Болезнь лечат как медикаментозными методами, так и с помощью диетического питания.

[1], [2], [3], [4], [5]
Лечение эзофагита диетой
Лечение эзофагита диетой – это один из методов терапии и профилактики недуга. Питание основано на ограничении количества еды и частых приемах пищи (5-6 раз в день). Запрещено переедать, так как это способствует ослаблению клапана, из-за чего желудочный сок попадает в пищевод, раздражает и повреждает стенки органа, вызывая резкую боль. Больные жалуются на тошноту и приступы рвоты, возможно изъязвление желудка и пищевода.
При появлении первых симптомов недомогания необходимо обратиться за медицинской помощью. Врач назначит комплекс анализов и обследований, после которых можно точно поставить диагноз. По результатам исследований подбирается адекватное лечение и диета. Доктор расскажет как себя вести, что можно есть, а что нет. Если больные не обращаются за врачебной помощью, то это становится причиной перехода болезни в хроническую форму.
Какая диета при эзофагите?
Какая диета при эзофагите и как долго ее необходимо соблюдать? Практически всем пациентам гастроэнтеролог рекомендует диетический стол №1. Подобное питание рекомендовано при заболеваниях желудочно-кишечного тракта, то есть при язвенной болезни, гастрите и, конечно же, эзофагите. Рацион должен быть щадящим, предотвращающим повреждение слизистой оболочки.
Диету нужно держать около 3-5 месяцев. Такой длительный период помогает зарубцеваться язвам и восстановить поврежденную слизистую, то есть оправиться от болезни. Многие за период правильного питания преобразятся, похудеют, кожа станет чистой от высыпаний, а волосы шелковистыми. Лечебный рацион нужно соблюдать и после выздоровления, так как недуг может вернуться, поскольку истинные причины недомогания не поддаются терапии.
Диета при рефлюкс эзофагите
Диета при рефлюкс эзофагите является одним из основных методов лечения, без нее медикаментозная терапия и другие процедуры малоэффективны. При расстройстве желудочный сок забрасывается в пищевод и раздражает стенки слизистой. Появляется отрыжка, и чувство жжения в груди после приема пищи.
Как правило, лечение основано на выяснении причины недуга и ее устранении. Но при рефлюкс-эзофагите такой метод может не сработать. Ведь он возникает вследствие недоразвития определенных нервных окончаний или как сопутствующее заболевание при гастрите или язве. Поэтому большинство медиков считают диету самым эффективным средством коррекции состояния больного при длительном лечении.
Питаться необходимо часто, но небольшими порциями. Запрещено употреблять продукты, повышающие кислотность. После приема пищи не рекомендуется принимать горизонтальное положение. Так как такое положение тела при слабости клапана между желудком и пищеводом пропускает желудочный сок и раздражает пищевод.

[6], [7], [8], [9]
Диета при эзофагите и гастрите
Диета при эзофагите и гастрите – это способ восстановить нормальное функционирование желудочно-кишечного тракта. Основные симптомы болезни – отрыжка и болезненные ощущения в области живота после приема пищи. Питание предполагает отказ от жареного, жирного, соленого, острого и пищи, вызывающей повышенное газообразование.
Особое внимание следует уделить питью. Лучше отказаться от газированных напитков и сладкой воды с красителями. Предпочтение стоит отдавать натуральным свежевыжатым сокам и растительным отварам. В рационе должны присутствовать свежие фрукты и овощи, зелень, молочные и цельнозерновые продукты. Кушать лучше часто, но небольшими порциями. Достаточно по одному приему пищи каждые 3-4 часа. Нельзя голодать и переедать, так как это усугубляет течение заболевания и вызывает болезненные ощущения.

[10], [11], [12], [13]
Диета при эрозивном эзофагите
Диета при эрозивном эзофагите позволяет избавиться от неприятных ощущений после еды, отрыжки и частой болезненной икоты. Без необходимого лечения боли будут появляться при глотании, вызывая тошноту, дискомфорт за грудиной (чаще всего возникает в лежачем положении), ночной кашель, давящее чувство вверху желудка. При отсутствии терапии возможны серьезные осложнения: кровотечения и укорочение пищевода, сужение просвета, перитонит, злокачественные опухоли и даже летальный исход.
Кроме диетического питания следует придерживаться прописанных врачом рекомендаций по медикаментозной терапии. Кушать нужно часто, но понемногу, избегать голодания и отказаться от поздних перекусов. Последний прием пищи должен быть как минимум за 3-4 часа до сна. Запрещено употреблять горячую пищу, так как она раздражает пищевод. Если есть такие вредные привычки, как курение или алкоголизм, то они также усугубляют патологическое расстройство и его симптомы.

[14], [15], [16], [17]
Диета при ГЭРБ с эзофагитом
Диета при ГЭРБ с эзофагитом – это рекомендации по питанию, которые помогут справиться с симптомами гастроэзофагеальной рефлюксной болезни. Пациентам назначают диетический стол №1, применяемый при поражениях желудка. Основные правила питания:
- Кушать нужно часто, но небольшими порциями, достаточно 4-6 приемов в день.
- Перерыв между приемами пищи не должен быть дольше 3-4 часов.
- За 30 минут до еды выпивайте стакан очищенной воды.
- Употребляйте только теплые блюда, лучше всего варенные, приготовленные на пару или запеченные.
- Не злоупотребляйте солью и различными приправами. Не стоит дополнять блюда майонезом, горчицей, острыми соусами или кетчупом.
Соблюдение этих простых правил позволит восстановить нормальное функционирование организма и желудочно-кишечного тракта.

[18], [19], [20], [21]
Диета при катаральном эзофагите
Диета при катаральном эзофагите – это питание, устраняющее болезненные симптомы расстройства. Данная патология может привести к отеку и гиперемии пищевода и места соединения с желудком. Чаще всего недуг встречается у любителей острой и копченой пищи и людей, злоупотребляющих соленьями и маринованными продуктами. Симптомы вызывают тупые, ноющие боли в области грудины и желудка, дискомфорт при глотании. Кроме этого возможна тошнота, икота и отрыгивание с воздухом или кислым привкусом.
Лечение начинают с курса медикаментов и препаратов от изжоги. Обязательными являются лекарства для обволакивания и защиты слизистой оболочки желудка. Больным назначают витаминные препараты. Питание должно быть богато растительной и белковой пищей. При составлении рациона рекомендуется придерживаться правил описанных в диетическом столе №1 по Певзнеру.
Диета при кандидозном эзофагите
Диета при кандидозном эзофагите является комплексом питания для устранения расстройства, вызванного грибковой инфекцией. Если есть подозрения на недуг, то пациентам назначают эзофагоскопию. При проведении процедуры можно увидеть белую пленку на слизистой желудка и пищевода или творожистый налет. Ощущения при кандидозном заболевании, такие как при застревании пищи в гортани и пищеводе. Часто появляется рвота и изжога.
Лечение начинают в стационаре под наблюдением врачей. Питание назначают после непродолжительной голодовки (1-2 дня) и вводят постепенно, при осложнениях могут кормить через зонд. Для достижения терапевтического эффекта рекомендуется диета №1. Редко удается излечить кандидозный эзофагит до конца, так как грибки живут с нами в симбионте. При ослаблении иммунитета, стрессах, недомоганиях и общем упадке сил заболевание может вернуться. Старайтесь придерживаться здорового питания и избавьтесь от вредных привычек.

[22], [23], [24], [25]
Меню диеты при эзофагите
Меню диеты при эзофагите предусматривает отказ от многих продуктов. Но не стоит расстраиваться, так как даже при ограниченном продуктовом наборе можно составить полноценный рацион.
- Стакан зеленого чая, кефира или жидкого йогурта.
- Гречневая или овсяная каша с фруктами.
- Суп на овощном бульоне.
- Запеченная рыба или куриная грудка с овощами.
- Салат из свежих овощей.
- Запеченное яблоко.
- Свежий творог с ложкой сметаны.
- Суп пюре из цветной капусты со сливками.
- Паровая котлета из говядины или куриного мяса.
- Запеченные овощи.
- Банан с творогом.
- Хлебцы из отрубей.
- Стакан кефира или теплого молока.
Рецепты диеты при эзофагите
Рецепты диеты при эзофагите помогают разнообразить рацион не только полезными, но и вкусными блюдами. Рассмотрим несколько простых рецептов, которые можно использовать в лечебных целях:

[26], [27]
Тыквенная каша
- Молоко – 1 литр
- Тыква – 500 г
- Сахар – 150 г
- Масло сливочное – 20 г
- Изюм и курага – 50 г
Тыкву очистить, разрезать, вытянуть семечки и порезать на мелкие кусочки. Проварить ее в молоке до мягкой консистенции, добавить сухофрукты. Измельчить содержимое кастрюли блендером, добавить немного сахара и масла. Если нужно добавьте еще молока. Такая каша очень полезна для желудка, она не раздражает слизистую. Тыква природный антиоксидант, богата витаминами и полезными микроэлементами.
Кабачковая лодочка
- Свежие кабачки – 2-3 шт.
- Твердый сыр (с низким % жирности) – 100 г.
- Морковь – 1-2шт.
- Цветная капуста – 200-300 г
- Кукуруза – 50 г
- Яйца – 2 шт.
- Сметана – 100 г
Кабачки помыть, разрезать на две части. Вынуть аккуратно середину и измельчить ее. Морковь и сыр порезать на мелкие кубики. Цветную капусту разобрать на соцветия. Все продукты смешать, добавить яйца и немного сметаны. Смесь разложить по лодочкам из кабачков. Все это поставить запекаться в духовку при 180-200 градусах на 30-40 минут. Лодочки получатся очень вкусными и полезным для желудка.
Пряный грейпфрут
- Розовый грейпфрут – 1-2 шт.
- Мед – 50 г
- Корица
- Ванильный сахар
Фрукт помыть и разрезать пополам. Смешать мед с корицей и ванильным сахаром. С помощью ножа сделать небольшие разрезы в мякоти, заложить в них начинку. Будущий десерт отправляем в духовку на 20-30 минут при температуре 180-200 градусов. Блюдо можно готовить и в микроволновой печи, при максимальной температуре в течение 7-10 минут.
Диета при эзофагите помогает вылечить воспаление пищевода и желудочно-кишечного тракта. Лечебное питание укрепляет и оздоравливает, восстанавливает нормальную работу всех органов и систем.
Что можно есть при эзофагите?
Что можно есть при эзофагите, данный вопрос возникает у каждого, кому поставили данный диагноз. Итак, что рекомендуется кушать и как готовить еду? Продукты должны подвергаться тщательной термической обработке. Лучше всего варить, запекать или готовить на пару. Полезной является еда, богатая витаминами и микроэлементами, которая напитает организм силой и здоровьем.
- Фрукты и ягоды
- Овощи, зелень
- Крупы
- Кисломолочные продукты
- Нежирные сорта мяса и рыбы
- Цельнозерной хлеб.
Рекомендуется придерживаться дробного питания, употреблять достаточное количество воды (до 2 литров в день). Запрещено переедать и голодать.
Чего нельзя есть при эзофагите?
Что нельзя есть при эзофагите – актуальный вопрос для людей с подобным расстройством. Продукты нужно выбирать тщательно, готовить с минимальным количеством соли и растительного масла. Предпочтение лучше отдавать варенной, запеченной или приготовленной на пару пище.
- Кофе
- Помидоры
- Крепкий чай
- Специи (укроп, петрушка, кинза, лавровый лист)
- Баклажаны
- Жирные и наваристые бульоны и супы с картофелем
- Алкоголь
- Чипсы, орешки
- Сладости
- Черный хлеб и сухарики
- Выпечка, особенно дрожжевая.
Пациентам запрещается пища, вызывающая газообразование, повышенную кислотность желудочного сока и раздражение слизистой оболочки желудка.
Строгая диета при рефлюкс эзофагите – важная составляющая в лечении воспаление слизистой пищевода. Болезнь диагностируют при нарушении работы нижнего сфинктера пищевода. При такой патологии происходит заброс содержимого желудка, вызывающее поражение слизистых оболочек пищевода. Проблема усугубляется при несоблюдении режима питания. Пациент сталкивается с периодическим рвотным позывом, отрыжкой, загрудинными болями, вздутием живота, изжогой и жжением в области желудка.
Питание при эзофагите пищевода должно быть ограниченным, но при этом вкусным и разнообразным. При соблюдении всех рекомендаций диетологов и гастроэнтерологов об обострении и плохом самочувствии можно забыть.
Эзофагит представляет собой воспалительный процесс, протекающий на слизистых оболочках пищевода. В зависимости от продолжительности его существования у пациента и степени воспалительного процесса, различают несколько форм:
- Катаральный. Легкое течение, диагностируемое при небольшой отечности и увеличении размеров пищевода. Может беспокоить боль в загрудинной зоне, усиливающаяся при прохождении пищи, изжога, отрыжка воздухом. Эту форму выявляют в педиатрии.
- Эрозивная и язвенная форма эзофагита. Обширный воспалительный процесс, провоцирующий серьезное повреждение слизистых оболочек, а них образуются язвенные или эрозивные дефекты. Больной сталкивается с периодическими приступами тошноты. В самих рвотных массах часто присутствует кровь, болезненное и осложненное глотание.
- Флегмонозный. Диагностируют при внедрении инородного тела или предмета в стенку пищевода. Часто это приводит к развитию гнойно-воспалительного процесса, распространяющегося на весь пищевод.
- Некротический. Одна из тяжелейших форм патологического процесса. Для нее характерны большие, глубокие дефекты, проявляющиеся внутри пищевода. Процесс может появляться после тяжелого течения разных инфекций: корь, скарлатина, брюшной тиф.
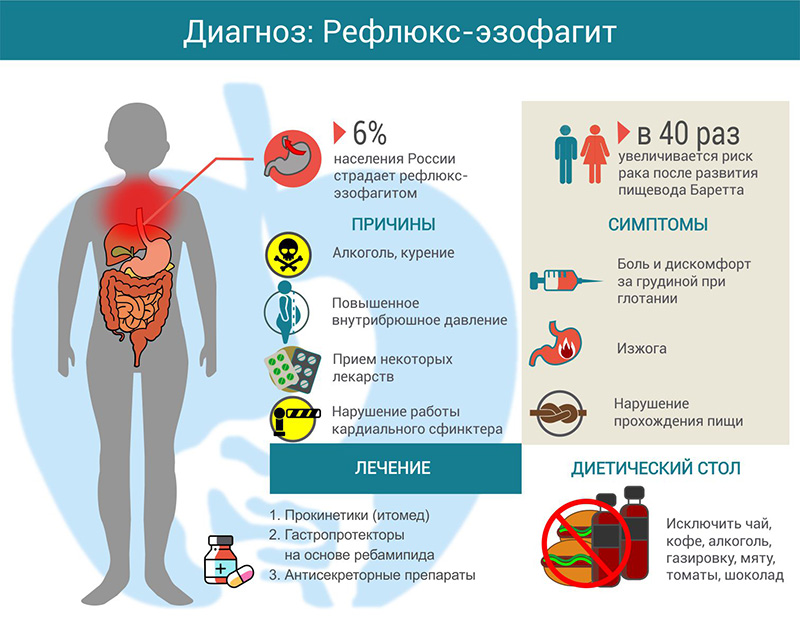
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) представляет собой хронический процесс, заключающийся в нарушении работоспособности сфинктера, находящегося между желудком и пищеводом. Из-за подобного отклонения, содержимое желудка забрасывается в пищевод и запускается неестественная реакция, провоцирующая появление клинической картины. Ее тяжесть прямо пропорциональна процессу. В отдельных случаях сфинктер может частично сжиматься. ГЭРБ часто проявляется на фоне других патологий ЖКТ: заболеваний поджелудочной железы, гастрита, дуоденита, язвы желудка.
Иногда патология проявляется у взрослых и детей в результате перенесенных инфекционных заболеваний. Часто провокаторами становятся бактерии и вирусы. Обсеменение кандидой прогрессирует при сниженном иммунитете. Провокаторами бактериальных осложнений являются серьезные инфекции: дифтерия, сифилис, туберкулез.
Реже ГЭРБ прогрессирует на фоне предрасположенности к аллергическим реакциям. Болезнь реально спровоцировать неправильным образом жизни.
Симптомы обострения ГЭРБ проявляются следующим образом:
- После приема пищи у пациента появляется тупая боль за грудиной. Она имеет свойство усиливаться при наклоне туловища. Возможно появление болезненных ощущений в области мечевидного отростка.
- Пострадавшего могут беспокоить приступы изжоги. Они часто усиливаются после еды, особенно при употреблении жареной, жирной, чрезмерно соленой и острой пищи.
- Приступ может возникать после курения и употребления спиртного в любых объемах.
- Обильное слюноотделение в ротовой полости.
- Появление отрыжки с кислым привкусом.
- Першение в горле, сухой кашель на фоне отсутствия заболеваний дыхательных путей.
Основой консервативного лечения воспаления пищевода является специальное питание, направленное на снижение нагрузок ЖКТ. Людям рекомендуют прием лекарственных препаратов, антацидов и ингибиторов протонной помпы. Необходимо назначение составов, регулирующих пищеварение. Если проявляется обострение, к процессу присоединяется патогенная флора, используют антимикотики, антибиотики и противовирусные средства.
Для повышения эффективности лечения показаны физиопроцедуры. Если диета неполноценная, у больного проявляется дефицит витаминов и микроэлементов в организме, рекомендовано употребление витаминных добавок. Рекомендуется также принимать препараты, способствующие устранению симптомов болезни: изжоги, тошноты.
В редких случаях для устранения проблемы необходимо хирургическое вмешательство, оно показано при неэффективности консервативного лечения. Операция проводится при язвенных и некротических формах рефлюкса. При выявлении атипичных клеток, сходных по структуре с раковыми. Вмешательство также проводится при выявлении кровоточащих язв.
Диета при эзофагите заключается в употреблении продуктов из перечня разрешенных и допускаемых для такого диагноза. Все вредные компоненты необходимо полностью убрать из рациона, чтобы не допустить обострения и избежать ухудшения своего самочувствия.
Соблюдая диету надо придерживаться основных правил:
- Продукты питания не должны травмировать слизистую оболочку пищевода и желудка, вызывать воспалительный процесс.
- Пища не должна повышать кислотность желудочного содержимого.
- Не следует готовить на несколько дней, лучше съедать блюдо сразу.
- Пища не должна усиливать процесс газообразования в кишечнике, приводя к метеоризму.
- Кушать рекомендуют небольшими порциями, но часто. Дробные приемы пищи – лучшее решение при возникновении любых патологий желудочного тракта. Это условие позволяет исключить переполнение желудка и его перегрузку, вызванную процессом переваривания. На этом фоне может усиливаться секреция соляной кислоты, что неприемлемо при рефлюксе из-за дополнительного раздражения стенок пищевода.
- Употреблять слишком горячие или холодные блюда и напитки, людям соблюдающим диету нельзя. Еда подается комфортной температуры, около 30 градусов. При соблюдении такого режима реально добиться нормализации секреторной активности желудка.
- Пища должна быть обязательно измельченной, при обострениях до состояния консистенции пюре. При нормальном самочувствии достаточно просто хорошо пережевывать еду, чтобы замедлить выработку желудочного сока.
- Блюда советуют готовить без специй. Оптимальные способы термической обработки – варка, приготовление на пару, запекание.
- Для нормализации кислотности желудочного сока советуют пить воду, употребляя не менее 1,5 литров в день. Первый стакан жидкости нужно выпить натощак.
- Последний прием пищи производится за 3-4 часа до сна. Если ощущается голод, стоит перекусить.
Признаки и причины появления эзофагеальной рефлюксной болезни
Эзофагит – это воспаление слизистой оболочки пищевода. В зависимости от длительности и силы воспалительного процесса, обострение делится на такие типы:
- катаральный;
- эрозивный;
- язвенный;
- флегмонозный;
- некротический.
- Рефлюкс пищевода или ГЭРБ. Это хроническое заболевание, заключающееся в нарушении функциональности сфинктера, располагающегося между желудком и пищеводом. В результате содержимое желудка забрасывается в пищевод. Если такие приступы возникают часто, то пациента мучает тяжесть, отрыжка и изжога. Сфинктер может сжиматься как частично, так и вообще не сжиматься. Чем хуже он функционирует, тем тяжелее пациент переносит приступы. Со временем в пищеводе возникают эрозивные повреждения. Болезнь чаще развивается на фоне других сопутствующих патологий, включая язву желудка, субатрофический гастрит, дуоденит, болезни поджелудочной железы или гепатобилиарной системы. реже патология развивается на фоне неправильного питания.
- Инфекционное повреждение. В качестве возбудителей выступают грибки, бактерии и вирусы. Кандидоз развивается на фоне сниженного иммунитета и при попадании грибковой флоры в верхние отделы пищеварительного тракта. Обычно грибковое поражение характерно для лиц, страдающих от различных типов иммунодефицита и ВИЧ инфекции. Бактериальное поражение развивается на фоне перенесенного сифилиса, дифтерии или туберкулеза. Вирусные инфекции, такие как цитомегаловирус или герпес, также могут спровоцировать вирусное поражение слизистых оболочек пищевода.
- Реже болезнь развивается на фоне аллергической реакции, при злоупотреблении алкоголем, при различных механических повреждениях. Болезнь носит как острый, так и хронический вялотекущий характер.
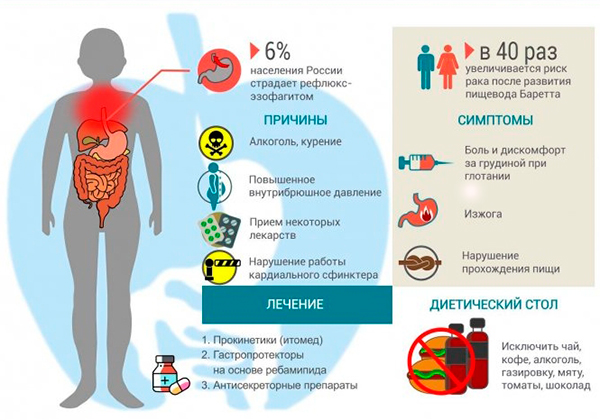
Симптомы рефлюксного эзофагеального обострения включают:
- Сразу после проглатывания пищи пациент ощущает боль за грудиной. При наклоне туловища неприятные ощущения усиливаются. Также возможно появление неприятных ощущений на уровне мечевидного отростка.
- Пациента часто беспокоит приступ изжоги. Она усиливается после употребления еды, особенно, если больной употреблял острые или жареные продукты. Приступы всегда появляются на фоне курения или употребления спиртных напитков.
- Наличие повышенной саливации.
- Отрыжка – частая, с кислым привкусом.
- Ощущение першения в горле, появление сухого кашля при отсутствии респираторных болезней дыхательной системы на данный момент.
- Назначают специальную диету.
- Принимают лекарственные средства – антациды, ингибиторы протонной помпы или Н-2 блокаторы гистаминовых рецепторов, прокинетики.
- Если имеется обострение в виде патогенной флоры, то назначают антимикотики, антибиотики или противовирусные препараты.
- Реже используют в составе комплексной терапии методы физиотерапии.
- Показан прием витаминных средств, если у пациента обнаружен дефицит микроэлементов или витаминов.
- При неэффективности консервативной терапии.
- При наличии предракового состояния пищевода.
- Если у пациента возникают стриктуры или множественные кровотечения из язв.
- Если имеется рецидив аспирационного воспаления легких.
Принципы подбора диеты при рефлюкс эзофагите
Диету составляют строго из продуктов, допустимых при наличии такого диагноза. Все вредные пищевые компоненты полностью исключают, чтобы не спровоцировать осложнение или ухудшение состояния.
При соблюдении диеты важно придерживаться трех пунктов:
- Еда не должна повреждать слизистую оболочку пищевода или усиливать текущий воспалительный процесс.
- Пища не должна снижать кислотность желудка.
- Еда не провоцирует метеоризм и усиленное газообразование в кишечнике.

Каких правил в составлении диеты следует придерживаться:
- Пищу употребляют небольшими порциями, но часто. Принцип дробного питания полезен при возникновении рефлюксного эзофагеального обострения, так как еда не переполняет желудок, меньше застаивается и не требует для переваривания усиленного выделения соляной кислоты. Последний пункт является очень важным, так как избыточное содержание желудочного сока создает предпосылки к забрасыванию в пищевод во время очередного приступа.
- Нельзя есть слишком горячую или холодную еду на диете. Пища должна быть нагретой до комнатной температуры. Тоже самое касается любых напитков. Соблюдение температурного режима важно для нормализации секреторной функциональности желудка.
- Еда должна быть порезана на мелкие кусочки и хорошо пережевываться. Чем хуже пережевывается пища, тем больше желудочного сока секретируется в желудке.
- Способ обработки – варка или приготовление на пару.
- Для повышения кислотности желудочного сока можно выпивать стакан минеральной воды без газа перед едой.
- Не рекомендуется принимать пищу позже 7 вечера.
Допустимый перечень продуктов
При рефлюксном эзофагите полезно есть такие продукты на диете:
- Высушенный черный хлеб, сухари и галетное печенье.
- Мелко нарезанное постное мясо – курица, индейка и кролик.
- Из сладостей допустимо есть суфле и мармелад.
- На молоке можно варить каши из риса, овсянки, гречки и манки. Рекомендуется молоко разводить с водой, а крупы хорошо разваривать.
- Из молочных продуктов употребляют кисель и обезжиренный творог, молоко, кефир, йогурт или нежирный сорт сыра.
- Можно есть яйца всмятку или в виде омлетов, приготовленных на пару.
- В виде пюре едят овощи – брокколи, цветную капусту и картофель.
- Овощи и фрукты нужно выбирать сладкие сорта, без кислого привкуса. Примеры – бананы, арбуз, груши, дыни, абрикос, персик, малина или клубника.
- В пищу добавляют как сливочное, так и растительное масло. Здесь нет особых ограничений.
- супы;
- запеканки;
- пюре;
- компоты и узвары;
- кисель.
Полезные рекомендации по питанию включают:
- Перед едой лучше выпить стакан кипяченой воды. Это снизит кислотность желудочного сока и предотвратит обратный заброс пищи из желудка.
- Снижает повышенную кислотность желудка сырой картофель, грецкий орех и сухой белый хлеб.
- Если диагностировали рефлюксный эзофагит, пациент должен сразу же избавиться от вредных привычек. Нужно бросить курить и прекратить употребление спиртных напитков. Нужно нормализовать режим питания и исключить ночные перекусы. Питание перед сном вредно, так как сильно нагружает пищеварительный тракт.
- В тяжелых ситуациях, если приступы рефлюксной болезни каждый раз повторяются, пациент должен принимать пищу стоя. В течение трех часов после трапезы больной должен находиться в строго вертикальном положении. Нельзя ложиться и наклоняться вперед. Это снижает риск обратного заброса содержимого желудка в пищевод.
- Перед сном полезно пить отвары или чаи из календулы или ромашки. Эти травы обладают противовоспалительным и бактерицидным действием. Домашние отвары на основе этих растений снимут боль, отечность и покраснение, что облегчит течение болезни.
- В период обострения нужно воздержаться от активной физической деятельности. Под запретом интенсивный бег и походы в тренажерный зал. Усиленная физическая активность может вызвать очередной приступ заброса. Также под запретом интенсивное качание мышц брюшного пресса, ношение тесной одежды в области талии, включая пояса и тесные брюки.

Перечень запрещенных продуктов
Что нельзя есть в период возникновения воспаления пищевода:
- Жирную пищу, фаст-фуд и шоколад.
- Цитрусовые и любые сорта кислых фруктов.
- Сдобный хлеб.
- Лук и чеснок, хрен, аджику.
- Жирные мясные или рыбные бульоны.
- Сливки, жирную молочную продукцию, включая сметану.
- Грибы, бобовые и капусту.
- Употреблять алкоголь любой крепости.
- Крепкий чай и кофе.
- Жареную, острую и жирную еду.
- Острые и соленые приправы.
- Копчености и консервы.
- Кисломолочные продукты.
- Экстрактивные вещества.
- Соусы, кетчупы и майонез.
- Газированные напитки и соки из пакетов.
Необходимо во время лечения частично ограничить такие продукты:
- Грибные изделия – соусы, сушеный или готовый продукт.
- Овощи в квашеном виде, из-за избыточного содержания кислоты в ходе закваски продукции.
- Жирные сорта птицы – утка и гусь, которые также повышают кислотность желудочного сока.
- Под запретом майонез и любые приправы.
- Сырые овощи и орехи. Продукты, изобилующие грубыми пищевыми волокнами, способны вызвать брожение в кишечнике.
- Во время соблюдения диеты при рефлюксном эзофагите рекомендуется ограничить употребление белого хлеба и свежие изделия из теста. Адекватная замена – подсушенный хлеб из муки грубого помола.
- Под частичным запретом такие овощи – помидоры, редька, щавель, капуста, огурцы и все виды бобовых круп.
- Макароны, пшеничная крупа и перловка не рекомендуются, так как их тяжело переварить.

Диета №1 показана при заболеваниях желудка и двенадцатиперстной кишки. Расскажем о разновидностях лечебных столов, а также основных принципах и особенностях выбранной системы питания.
Современный ритм жизни диктует свои условия. Стрессы, плохая экология и перекусы на бегу негативно сказываются на здоровье городских жителей. Органы пищеварения страдают в первую очередь. Пальму первенства среди заболеваний ЖКТ занимают гастриты и язвы. Лечебное питание является обязательным условием для скорейшего выздоровления. Диета №1 направлена на то, чтобы процесс пищеварения доставлял минимальный дискомфорт больному и не травмировал органы желудочно-кишечного тракта.
Кому показана диета «Стол №1»
Как и любой вид терапии при проблемах с желудком, лечебное меню назначается гастроэнтерологом. Самодеятельность здесь недопустима, поскольку даже минимальные отступления от принципов рационального питания могут свести на нет все усилия врачей.
Итак, диета №1 назначается при наличии следующих проблем:
- острого гастрита в стадии выздоровления;
- неострого течения хронического гастрита;
- язвы желудка и двенадцатиперстной кишки вне фазы острого воспаления.
Главное предназначение лечебного стола — обеспечить щажение, которое делят на подвиды:
- Механическое. Вся пища подается больному в измельченном и перетертом виде, поскольку крупные куски усиливают моторику пищеварительного тракта и вызывают такие неприятные симптомы, как тошнота, рвота, рези и боли в желудке, изжога. Под запрет попадают овощи с большим сочетанием грубой клетчатки.
- Химическое. Жирные, копченые, соленые, кислые и другие продукты, обладающие слишком ярко выраженным вкусом, должны быть полностью исключены из рациона, так как они провоцируют излишнюю секрецию желудочного сока и раздражают пораженные органы.
- Термическое. Все блюда подаются в теплом виде. Оптимальная температура от 16 до 60 градусов.

Виды лечебных столов
Программа питания №1 имеет свои варианты в зависимости от прогрессирования и стадии заболевания.
Диета 1а назначается в период воспаления и включает в себя преимущественно жидкие, обволакивающие блюда:
- каши;
- супы-пюре, включая перетертые крупяные;
- кисели;
- обязательно молоко на ночь.
Такой режим питания позволяет достаточно быстро успокоить раздражение и перейти к следующему этапу лечения.
Диета 1б базируется на тех же принципах, но список разрешенных продуктов несколько расширяется — в рацион включают сухари из белого хлеба, измельченные в мясорубке нежирные сорта мяса и рыбы, овощные пюре и мягкий творог.
Диета «Стол №1»: что можно, что нельзя. Таблица продуктов
ПРОДУКТ
РАЗРЕШЕНО
ЗАПРЕЩЕНО
Перетертые на овощном бульоне с крупами, молочные
Рассольник, щи, борщ, солянка, наваристые мясные бульоны
Не более 2 шт в день в виде омлета на пару или всмятку
Яичница, сваренные вкрутую
Вареная без кожи, паровые котлеты, нежирные сорта
Жареная, консервированная, соленая, вяленая, икра
Куриное филе, телятина, индейка, кролик, язык, печень
Жирные и жилистые сорта, дичь, сердечки, колбасы, копчености
Подсушенный или вчерашний хлеб
Свежие сдобные изделия, слоеное тесто
Некислые творог, кефир и сметана, тертый сыр нейтрального вкуса, молоко
Всё слишком кислое, соленое и острое
Рис, гречка, манка, овсянка в перемолотом виде, разваренные макаронные изделия
Пшенка, перловка, все бобовые и кукуруза
Термически обработанные цветная капуста, брокколи, свекла, морковь, картофель
Огурцы, лук, чеснок, грибы, белокочанная капуста, огурцы, репа, щавель, шпинат, соления и консервация
Сладкие спелые ягоды и фрукты в виде пюре, муссов и желе
Любые кислые разновидности
Некрепкие чай, кофе, какао, отвар шиповника
Как видите, соблюдение диеты №1 не требует существенных ограничений в еде. Суточная калорийность рациона составляет 2500 — 3000 ккал. Питание должно быть сбалансированным и дробным. Примерное меню на день выглядит так:
Завтрак: паровой омлет, бутерброд с сыром, чай.
Второй завтрак: запеченное яблоко с медом.
Обед: суп-пюре из цветной капусты, паровые котлеты с гречкой.
Полдник: банан с творогом.
Ужин: отварное филе трески с рисом.

Соблюдение диеты и строгое следование рекомендациям врача поможет быстро пойти на поправку. Будьте здоровы!
Читайте также:

