Если когда покушал супа и вживоте чтото застряло

Боли в животе после еды — патологическое состояние, которое может быть следствием заболевания. Столкнуться с проблемой может каждый — аномалия не имеет ограничений касательно половой принадлежности и возрастной категории.
Наиболее часто причины появления боли после еды заключаются в физиологических факторах, например, непереносимости или потребления в пищу некачественных продуктов. Источниками расстройства могут выступать некоторые болезни ЖКТ.
Болевые ощущения в животе после трапезы у ребенка или взрослого часто сопровождаются большим количеством других симптомов: тошнота и рвота, метеоризм, расстройство стула, урчание в кишечнике.
Выяснить этиологический фактор без проведения лабораторно-инструментальных обследований невозможно. В процессе диагностирования важен тщательный физикальный осмотр.
Купировать боли в животе после приема пищи можно при помощи консервативных терапевтических методов. Лечение базового заболевания может носить комплексный характер.
Этиология
Патогенез болевого синдрома в животе после трапезы заключается в том, что пища проходит через пищевод и достигает желудка, который увеличивается в размерах, начиная выделять желудочный сок. Начинаются активные сокращения, а еда поступает в ДПК.
Если на каком-либо этапе возникает нарушение пищеварения, у человека появляются болевые ощущения в зоне передней стенки брюшной полости. Неприятные ощущения формируются на фоне влияния перевариваемой пищи и пищеварительных соков на поврежденную оболочку.
Наиболее часто боли в животе после еды — последствия неправильного питания:
- употребления пищи непосредственно перед сном;
- сухомятки;
- еды «на бегу»;
- отсутствия режима приема пищи — лучше питаться каждый день в одно и то же время;
- приема острых, кислых и чрезмерно приправленных блюд;
- длительного отказа от еды с последующим перееданием;
- недостаточного количества потребляемой пищи;
- приема внутрь чрезмерно сухой пищи;
- употребления блюд с высоким содержанием белка.
Непереносимость лактозы может спровоцировать возникновение сильнейшей боли в животе. Вызвать недомогание может аллергия на такие продукты:
- яйца;
- молочная продукция;
- какао и шоколад;
- орехи;
- рыба и морепродукты;
- цитрусовые;
- мед;
- клубника и земляника;
- мука и макаронные изделия;
- соя, фасоль и другие бобовые.
Стоит отметить, что пищевая аллергия — наиболее частая причина болезненности в животе после еды у ребенка.
Причины боли в животе после еды могут носить патологический характер. В качестве базового заболевания могут выступать:
- сужение просвета пищевода;
- язвенная болезнь;
- гастрит;
- эзофагит;
- желудочная обструкция;
- колит;
- синдром раздраженного кишечника;
- пиелонефрит;
- гломерулонефрит;
- грыжа пищеводного отверстия диафрагмы;
- мочекаменная болезнь;
- полипы кишечника или желудка;
- холецистит;
- кишечный грипп;
- пилороспазм;
- брыжеечная ишемия;
- панкреатит;
- хронические запоры;
- патологии со стороны селезенки;
- желчнокаменная болезнь.

Аномалия может появиться из-за заболевания, которое не связано с органами пищеварительной системы:
- переломы нижних ребер;
- травмирование грудины;
- плеврит;
- инфаркт миокарда;
- гнойная форма ангины или пневмонии;
- воспаление детородных органов у женщин;
- разрыв аневризмы аорты;
- кетоацидоз.
На причину, почему болит живот после трапезы, может указывать характер протекания болевых ощущений. Например, длительные тянущие боли возникают в результате таких патологий:
- хроническое протекание гастрита;
- переедание;
- онкология желудка;
- чрезмерно быстрое потребление пищи;
- язва желудка.
Жгучая болезненность может быть спровоцирована потреблением внутрь кислых или соленых продуктов, развитием гастрита или панкреатита.
Резкая боль в животе сразу после еды появляется в таких ситуациях:
- потребление некачественных продуктов;
- воспаление червеобразного отростка;
- открывшаяся язва желудка;
- острое пищевое отравление;
- протекание инфекционных процессов;
- обострение гастрита;
- панкреатит.
На этиологический фактор может указать локализация болевых ощущений:
- боли в верхней части живота или в области пупка возникают при воспалительном поражении желудка или 12-перстной кишки;
- в подвздошной зоне с иррадиацией на правое подреберье говорят о желчнокаменной болезни, воспалении желчевыводящих протоков или желчного пузыря;
- «под ложечкой» и под ребрами — признак язвы ДПК или желудка.
Примечательно, что если боль появляется незамедлительно после трапезы или примерно через час, проблема кроется в пищеводе или желудке, а если боли возникают через 2 часа и более, причина аномалии — в кишечнике.
Боли в животе после еды во время вынашивания ребенка чаще всего связаны со смещением органов, расположенных в брюшной полости. Наполнение желудка приводит к их сжатию, что вызывает ноющую болезненность.
Симптоматика
Симптоматическая картина расстройства включает множество других клинических проявлений. Крайне редко боль будет выступать в качестве единственного внешнего признака недомогания. Клиника носит сугубо индивидуальный характер, что обуславливается влиянием того или иного этиологического фактора.
Болезненность может носить различный характер:
- колющий;
- тупой;
- режущий;
- стреляющий;
- интенсивный или слабый;
- ноющий или резкий;
- умеренный или схваткообразный.
В большинстве ситуаций боли внизу живота после еды проявляются в сопровождении таких признаков:
- повышение температурных показателей;
- постоянная тошнота, заканчивающаяся рвотой;
- чувство распирания живота;
- проблемы с опорожнением кишечника;
- присутствие примесей крови, слизи или гноя в фекалиях;
- слабость и общее недомогание;
- метеоризм;
- быстрая утомляемость;
- вздутие живота;
- изжога и отрыжка с неприятным запахом;
- зловонный запах изо рта;
- трудности с проглатыванием твердой пищи;
- повышенное потоотделение;
- приобретение кожей бледного оттенка или желтого цвета (при поражении печени);
- урчание в животе;
- тяжесть и переполненность желудка;
- снижение или полное отсутствие аппетита;
- белый или желтый налет на языке;
- снижение трудоспособности;
- урчание в кишечнике;
- снижение массы тела;
- приступы головной боли и головокружения;
- расстройство сна;
- икота;
- эмоциональная нестабильность.
Это далеко не вся симптоматика, которая может развиваться на фоне болевых ощущений в животе сразу или через некоторое время после потребления пищи. Клиническая картина диктуется этиологическим фактором, отличаться может лишь интенсивность симптомов у детей и взрослых.
Диагностика
Выяснить причины появления болей после еды у ребенка или взрослого и назначить наиболее эффективное лечение может только врач-гастроэнтеролог.
На фоне существования широкого разнообразия предрасполагающих факторов процесс постановки правильного диагноза должен носить только комплексный подход. Первый этап диагностирования состоит из манипуляций, которые выполняются непосредственно клиницистом:
- ознакомление с историей болезни — для определения влияния патологического фактора;
- изучение жизненного анамнеза — для уточнения воздействия предрасполагающих источников, имеющих физиологическую основу;
- глубокое прощупывание и простукивание передней стенки брюшины;
- измерение показателей температуры и пульса, частоты сердечного ритма и кровяного тонуса;
- детальный опрос больного — даст возможность врачу составить полную симптоматическую картину, определить локализацию и характер боли, что может указать на базовое заболевание.
- общеклинический анализ крови;
- микроскопическое изучение каловых масс;
- бактериальные пробы;
- иммунологические тесты;
- ПЦР-диагностика;
- биохимия крови.
С точностью определить этиологический фактор, ставший провокатором появления болевых ощущений в животе после приема пищи, могут такие инструментальные процедуры:
- гастроскопия;
- рентгенография ЖКТ с контрастным веществом;
- ультрасонография органов брюшной полости;
- колоноскопия;
- ректороманоскопия;
- эндоскопическая биопсия;
- ФЭГДС;
- КТ и МРТ.
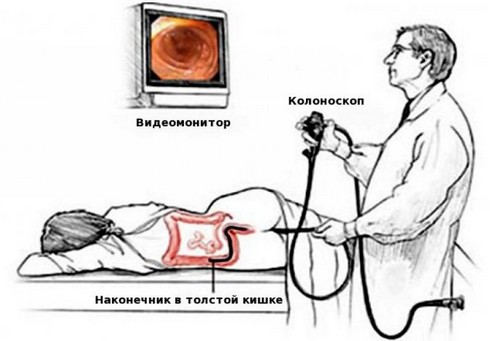
В некоторых случаях недомогание может стать следствием протекания патологий, не связанных с органами пищеварительной системы, поэтому гастроэнтеролог направляет пациента на дополнительное обследование к специалистам из других областей медицины, например, к кардиологу или пульмонологу.
Лечение
Когда у человека возникают боль в животе, тошнота и рвота после еды, применяются консервативные терапевтические методы для их устранения. Лечащий врач в индивидуальном порядке, опираясь на базовое заболевание, общее состояние, степень выраженности недомогания и возраст больного, составит наиболее эффективную тактику терапии:
- применение медикаментов;
- диетотерапия;
- курс лечебной гимнастики;
- аппаратный, ручной или водный массаж живота;
- нетрадиционные средства медицины.
В большинстве случаев пациентам предписывают:
- антибактериальные средства;
- анальгетики и спазмолитики — для купирования боли;
- НПВП;
- иммуномодуляторы;
- медикаменты для устранения сопутствующей симптоматики, такой как запор и диарея, тошнота и рвота, вздутие живота и метеоризм, высокая температура и др.;
- минерально-витаминные комплексы.
Самые действенные лекарства:
- «Омепразол»;
- «Ультоп»;
- «Гастал»;
- «Папаверин»;
- «Фестал»;
- «Алмагель»;
- «Лансазол»;
- «Мотилиум»;
- «Мезим Форте»;
- «Панкреатин»;
- «Креон»;
- «Бесалол».
Не менее эффективно лечение при помощи физиотерапии:
- ультразвук;
- электрофорез;
- фонофорез;
- прогревания;
- иглорефлексотерапия;
- магнитотерапия;
- дарсонвализация;
- УВЧ;
- индуктотермия;
- диадинамотерапия.

Не запрещается применять после консультирования с врачом народные средства медицины. В домашних условиях можно готовить лекарственные напитки, предназначенные для перорального приема на основе таких составляющих:
- ягоды рябины и черники;
- полевой хвощ;
- подорожник;
- календула;
- репейник;
- мелисса;
- мята;
- крушина;
- лепестки розы;
- зверобой;
- полынь;
- сушеница;
- липа;
- крапива;
- семена льна и укропа;
- шиповник;
- тысячелистник;
- ромашка;
- валериана.
Невозможно полностью избавиться от болей в животе после трапезы, не вылечив базовую патологию.
Профилактика и прогноз
На сегодняшний день не существует специально разработанных профилактических мероприятий, чтобы предупредить боль в животе после завтрака или другого потребления пищи.
Вероятность возникновения недомогания можно снизить при помощи соблюдения следующих несложных правил:
- полный отказ от пагубных пристрастий;
- ведение в меру активного образа жизни;
- правильное и полноценное питание;
- постоянное повышение сопротивляемости иммунитета;
- контроль над массой тела;
- избегание эмоционального истощения;
- прием медикаментов строго по предписанию клинициста;
- раннее выявление и лечение любых расстройств, которые могут привести к возникновению боли.
Не стоит забывать о регулярном профилактическом осмотре в медицинском учреждении с посещением не только гастроэнтеролога, но и других врачей не реже чем 2 раза в год.
Боль в животе после трапезы без проблем поддается консервативной терапии — пациентов часто ждет благоприятный прогноз. Игнорирование или самостоятельное устранение боли может усугубить проблему, а отказ от врачебной помощи неизбежно вызовет прогресс основного заболевания. Совокупность таких оплошностей опасна негативными последствиями, вплоть до смертельного исхода.
– Зачем я столько съел (-а)? – думаешь после плотного обеда, когда начинает болеть живот. Переедание действительно может быть одной из причин дискомфорта в желудке. Среди других триггеров боли – жирная, пряная, острая пища, продукты с кофеином, алкоголь. Если это был лишь эпизод, скорее всего, дело действительно в ингредиентах или в объёме порций. Гораздо хуже, если боль после еды возникает у вас регулярно. Далее рассмотрим самые распространённые заболевания желудочно-кишечного тракта, которые вызывают болезненные ощущения.
Синдром раздражённого кишечника (СРК)
Боль – неотъемлемый признак синдрома раздражённого кишечника. Кроме неё, человека обычно мучит вздутие, повышенное газообразование, отрыжка и чередование диареи с запором. Если эти симптомы вам хорошо знакомы, придётся идти к доктору. Обычно лечебная терапия СРК сводится к следующим пунктам:
- Правильное частое питание небольшими порциями;
- Отказ от алкоголя и курения;
- Снижения уровня стресса;
- Приём симптоматических препаратов для быстрого устранения неприятных ощущений (спазмолитики, противодиарейные, слабительные);
- Приём гастроэнтеропротекторов для восстановления слизистой оболочки и полного устранения симптомов.
Гастрит
Гастрит – это воспаление слизистой желудка. Заболевание вызывает или болезнетворная бактерия Helicobacter pylori (в 90% случаев), или вредные привычки, или приём опасных лекарств (нестероидные противовоспалительные препараты, НПВП), или неправильное питание, или, наконец, сильный стресс. Сразу несколько агрессивных факторов тоже могут действовать.
Гастрит сопровождается болью в животе, нарушением стула, слабостью, сонливостью и т.д. Лечат его диетой и лекарственными препаратами. Прежде всего устраняют источник проблемы. Если это Helicobacter pylori, то сначала проводят эрадикационную терапию с антибиотиками, потом восстанавливают микрофлору кишечника пробиотиками, а слизистую оболочку пищеварительного тракта – гастроэнтеропротекторами.
Если причина болезни в приёме НПВП, то нужно лишь восстановить слизистую. В каждом конкретном случае врач индивидуально назначает стратегию лечения и дозировки препаратов, поэтому если в вашу голову закралась крамольная мысль обойти гастроэнтеролога стороной, отбросьте её.
Язва желудка
Боль после еды – типичный признак язвы желудка. Вы также можете испытывать изжогу, кислую отрыжку, тошноту и рвоту. Язва, как и гастрит, в подавляющем большинстве случаев вызвана инфекциейHelicobacter pylori и лечится при помощи курса антибиотиков (по-другому эту патогенную бактерию не истребить). Дальше назначают приём антисекреторных для снижения выработки соляной кислоты, для восстановления повреждённой слизистой оболочки желудочно-кишечного тракта – гастроэнтеропротекторы. И, конечно, диета, куда без неё.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это то, что мы привыкли называть изжогой. Кроме жгучей боли в области груди, такие пациенты часто испытывают ещё и боль в животе. При ГЭРБ нужно исключить из рациона все триггеры (цитрусовые, кофеин, острое, пряное, солёное, жирное, жареное, алкоголь, табак, газировку) и принимать комбинацию лекарственных препаратов – антисекреторные в сочетании с прокинетиками. Первые подавляют производство соляной кислоты, вторые нормализуют моторику в верхних отделах желудочно-кишечного тракта.
Камни в желчном пузыре
Камни могут лежать в желчном пузыре годами, и человек не будет иметь малейшего представления, что они у него есть. Но в один ужасный день они сдвинутся и встанут в желчном протоке. Тогда больной почувствует острую внезапную боль в брюшной полости. Кроме неё, ещё тошноту, ощущение горечи во рту, рвоту.
Стратегия лечения желчнокаменной болезни будет зависеть от тяжести состояния пациента. К хирургическому вмешательству прибегают, когда камни слишком большие или нерастворимые по своему составу. Холестериновые камни относятся к категории растворимых. Если они меньше 2 см в диаметре, то хорошо растворяются при помощи препаратов с урсодезоксихолевой кислотой (урсосан). Если камни больше, то нужно удалять желчный. Как и в случае с билирубиновыми камнями – не стоит даже пытаться их удалить медикаментозно.
Проблемы с щитовидкой
При гипертиреозе – гиперфункции щитовидной железы – у больных могут возникать нарушения со стороны пищеварительной системы, а именно боли в животе. Пациенты также жалуются на повышенную потливость, мышечную слабость, снижение веса, беспокойство, учащённое сердцебиение, скачки артериального давления. У женщин может нарушаться менструальный цикл, у мужчин – снижаться потенция. При таких симптомах запишитесь для начала к терапевту. Сдадите общий анализ крови – и узнаете, причина в гормонах или в чём-то другом
Целиакия
Целиакия – это иными словами непереносимость глютена. Она может быть врождённой, может – приобретённой в результате кишечной инфекции или пищевой аллергии.
Единственный способ избежать симптомов целиакии – соблюдать строгую безглютеновую диету. Она исключает все злаковые продукты и те, что могут содержать их следы. Чтобы избежать дефицита питательных веществ, рекомендуется принимать витамины.
Причины боли в животе после еды
Боль в животе после еды – довольно частый симптом. Его причиной могут быть самые различные заболевания. Болевой синдром может быть разным по степени своей интенсивности и характеру болевых ощущений. Точно установить диагноз можно только после обследования у гастроэнтеролога.

У взрослого человека
Очень часто, когда болит живот после еды у взрослого человека, то это является признаком банального переедания. Это связано с тем, что при ритмичной жизни современному человеку некогда правильно организовать свое питание. Он может в силу занятости не кушать целый день, а вечером, к примеру, употребить очень большое количество пищи за небольшой промежуток времени. Это приводит к тому, что желудок сильно расширяется и сдавливает другие органы. Постоянное переедание может нанести вред здоровью.
Другой распространенной причиной является отравление. Это происходит, если употреблялась некачественная пища, к примеру, продукты с истекшим сроком годности. Кроме того, спровоцировать интоксикацию могут недоброкачественные продукты, приобретенные у уличных торговцев. При сильном отравлении приблизительно через полчаса может подняться температура и начаться рвота, которая не принесет облегчения. В тяжелых случаях всегда нужна срочная медицинская помощь.
Как известно, на фоне стрессов и нервных напряжений очень часто развивается гастрит или язва желудка. Эти заболевания часто бывают причиной возникновения болей в животе после приема пищи. Кроме этого, боли в животе часто возникают из-за нехватки пищеварительных ферментов. Дополнительным симптомом при этом является вздутие живота и метеоризм. Причем после отхождения газов из кишечника наступает значительное облегчение.
Болит живот часто по причине наличия хронического воспаления кишечника. В этом случае боли могут быть разнохарактерными: острыми, тянущими или тупыми. В этом случае обычно удается снять болевой синдром при помощи спазмолитических препаратов.
У ребенка
Очень часто от боли в животе страдают младенцы в возрасте до четырех месяцев. Такие болевые ощущения у ребенка носят название колик. Кроха при болевом синдроме поджимает ножки, напрягается и кричит. Эти болевые ощущения связаны со становлением пищеварительной системы. Кроме того, в младенческом возрасте подобные симптомы могут вызывать запоры, которые сопровождаются вздутием кишечника.
У повзрослевшего ребенка, в том числе и подростка, боли в животе после еды возникают, если питание несбалансировано. Это часто приводит к развитию метеоризма. Также болит живот по причине заражения глистами, в большинстве случаев, аскаридами. При этом боли обычно носят тупой характер, но проявляются регулярно. На фоне болевых ощущений всегда присутствуют головные боли.

Виды боли и диагностика болезней, их вызывающих
По виду возникающей боли после еды можно провести самодиагностику. Это позволит оказать правильную первую помощь.
Сильная острая боль
Сильная острая боль после еды всегда возникает при серьезном отравлении, а также при заражении кишечной инфекцией. В этом случае боль возникает после еды вверху живота. Это свидетельствует о раздражении слизистой оболочки желудка. Симптоматика проявляется приблизительно через полчаса после приема пищи и может сопровождаться тошнотой и рвотой.
Болевые ощущения могут возникнуть при обострении панкреатита. В этом случае болит в левой части подреберья. Это часто связано с тем, что было съедено большое количество жирной пищи. Кроме того, острая боль всегда сопровождает обострение гастрита, что также связано с нарушением диеты. Часто сильная боль после еды совпадает с острым приступом аппендицита, и в этом случае требуется срочная медицинская помощь.
Тупая, ноющая боль
Тупая ноющая боль может указывать на аллергические реакции, которые возникают у людей на определенные продукты. Также она является симптомом несоблюдения диеты или переедания. Такие болевые ощущения часто наблюдаются у людей, которые увлекаются полуфабрикатами или употребляют в большом количестве хлебобулочные изделия.
Резкая, колющая, спазматическая боль
Спазматическая боль после еды возникает при различных заболеваниях пищеварительной системы. Наиболее часто ее может вызвать пищевое отравление или заражение кишечными инфекциями. Иногда резкие или колющие боли возникают при непереносимости определенных продуктов. Такой симптом свидетельствует о недостаточности выработки определенных ферментов. Очень часто наблюдается резкая боль, когда организм человека не воспринимает лактозу. Также она может возникать при хроническом гастрите и язве желудка. В этом случае появляются и другие неприятные симптомы, такие, как изжога и отрыжка.
Болит низ живота
Боли внизу живота, которые возникают сразу после еды, очень часто вызваны неправильным питанием. Они указывают на то, что в рационе содержится огромное количество животных жиров, а также жареных и острых блюд. На фоне болевых ощущений в этом случае всегда возникает метеоризм и наблюдается вздутие живота.
Кроме этого, болевой синдром после еды может возникать на фоне хронического гастрита. В этом случае боль локализуется внизу живота в левой стороне и сопровождается изжогой, отрыжкой и неприятным привкусом во рту.
При приступе аппендицита боль после еды всегда усиливается. А это значит, требуется срочное оперативное вмешательство, чтобы исключить разрыв аппендикса и развитие перитонита.
Еще одной причиной боли в животе внизу может быть воспаление желчных путей и желчного пузыря. Как правило, в этом случае боль носит спазматический характер и возникает после приема большого количества жирной пищи.
Боль в области пупка
Боль после еды, которая возникает в области пупка, сигнализирует о наличии проблем с желудком. Болевой синдром часто свидетельствует о начале развития гастрита, язвы желудка или двенадцатиперстной кишки. В любом случае боль такой локализации, возникающая сразу после еды, должна стать поводом для обращения к врачу.

Болезни, сопровождающиеся болью сразу после приема пищи
Практически всегда болит живот после еды при наличии патологий желудка и двенадцатиперстной кишки. Это связано с тем, что пища является раздражителем для воспаленной слизистой оболочки органов пищеварения. Иногда такой симптом возникает даже при соблюдении диеты.
Боль в животе после еды также является признаком хронического панкреатита и возникает только после приема определенных продуктов. Провоцируют болевой синдром жирная пища, сладости, а также острые блюда. Болевые ощущения при панкреатите всегда возникают на фоне переедания.
При хроническом колите боли возникают не раньше, чем через 5-6 часов после еды. Более сильными они бывают после употребления бобовых, капусты, огурцов, яблок, а также молока или газированных напитков. Как правило, в этом случае боли носят тупой и ноющий характер. Причиной болей в животе после еды является синдром раздраженного кишечника. Такая патология представляет собой комплекс различных функциональных расстройств толстого кишечника.
Способы лечения
Когда возникают боли в животе после еды, то их обязательно следует диагностировать. Только после этого можно проводить лечение.
Впервые заболел живот
Когда впервые заболел живот после еды, то сразу необходимо проанализировать, какие продукты употреблялись в пищу. Это связано с тем, что наиболее распространенной причиной является некачественное питание. Кроме этого, следует проанализировать факт того, может ли вызвать боль после еды пищевая аллергия.
На фоне этого нужно принять соответствующие меры, а именно: следить за своим питанием и убрать аллергены из рациона. Если болевые ощущения не будут больше повторяться, то вряд ли стоит обращаться к доктору.
Через час после еды или ночью
Боли, которые возникают приблизительно через час после еды, связаны с развитием язвенной болезни желудка или гастрита. Ранние боли являются симптомом поражения верхних отделов желудка. Первые их проявления наблюдаются практически сразу после попадания пищи в желудок. Постепенно болевой синдром усиливается, это связано с процессом переваривания пищи. Данный процесс требует выработки соляной кислоты, которая является раздражителем для слизистых оболочек. После того как пища перемещается в двенадцатиперстную кишку, выработка желудочного сока снижается, а значит, понижается концентрация соляной кислоты, поэтому боли затихают. При язве двенадцатиперстной кишки боли возникают справа, иногда они отдают в спину и могут носить самый разный характер.
Постоянно болит живот
Когда болит живот постоянно после еды, то это является поводом для срочного обследования у гастроэнтеролога.
Для того чтобы облегчить диагностику, необходимо указать точную локализацию болевых ощущений и сообщить о сопутствующих симптомах:
- Боли в эпигастральной области и левом подреберье ноющего характера свидетельствуют о развитии язвенной болезни и гастрита.
- Боли интенсивного характера в правом подреберье, отдающие в лопатку и ключицу, могут свидетельствовать о желчнокаменной болезни и холецистите.
- Если болит верхняя половина живота и характер боли опоясывающий, то это указывает на развитие панкреатита.
- Когда наблюдаются болевые ощущения тупого колющего или режущего характера по всему животу, в том числе и вокруг пупка, то это указывает на различные заболевания кишечника.
Видео по теме


Болит живот после еды
Первоначальная задача специалиста – установить, является ли боль проявлением заболеваний органов живота или иррадиирует из других областей.
Боль подразделяют на острую и хроническую. Хроническая боль не интенсивная, периодически обостряется, обычно не имеет четкой локализации. Для точного установления ее первоисточника нужна консультация терапевта, который назначит необходимые анализы и инструментальные исследования. Основные патологии, при которых появляется хроническая абдоминальная боль:
- Калькулезный холецистит или гастроэзофагеальная рефлюксная болезнь. Несоблюдение назначенного врачом режима питания при таких заболеваниях и употребление «раздражающей» пищи может провоцировать давящие боли в области пораженного органа.
- Язва: при желудочной язве через 30 минут после еды появляются болевые ощущения, постепенно они усиливаются, распространяются по верхнему отделу живота, чаще слева, исчезают через 45–60 минут.
- Язва двенадцатиперстной кишки характеризуется ночной или голодной болью правее от средней линии, которая исчезает после перекуса, употребления молока.
- Хронический панкреатит: по прошествии полутора часов после еды появляется сильная тупая или «кинжальная» боль в среднем левом, верхнем правом и левом отделах брюшной полости, при сильном воспалении поджелудочной железы боль имеет опоясывающий характер.
- Пилороспазм: возникает при спазмировании сфинктера, находящегося между желудком и начальным отделом кишечника, через 5–25 минут после приема пищи, ощущается под ложечкой, часто сочетается с рвотой.
- Холецистит, холангит, нарушение моторики протоков билиарной системы – болит живот после еды в правой верхней и средней части брюшной полости. Зачастую такое случается после употребления жирной и сладкой пищи.
- Синдром раздраженного кишечника: средней интенсивности болевые ощущения возникают в ходе приема пищи, а также сразу после него, без четкой локализации, сопровождаются симптомами диспепсии, в частности урчанием, диареей или запором, вздутием, проходят после дефекации или отхождения газов.
Боль при язве способна иррадиировать за грудину и имитировать болезни сердца, отдавать в спину. По характеру она чаще ноющая и тупая, реже – колющая или схваткообразная. Болевой синдром периодический, разный по силе и продолжительности, типично локализуется под ложечкой.
Острая боль требует незамедлительного обращения в медицинскую организацию. При опросе врач собирает сведения о характере болевого синдрома: как он начался, из-за чего усиливается и ослабевает, где локализуется, куда иррадиирует, насколько интенсивен и продолжителен. После первичного осмотра пациент направляется на ЭКГ, чтобы исключить сердечную патологию.
Основные причины появления острой абдоминальной боли:
- Острый аппендицит: при типичной картине боль средней интенсивности, в начале заболевания проходит после приема спазмолитиков, сначала ощущается в области желудка, затем болит внизу живота справа.
- Прободение язвы: чаще боль появляется после еды, она резкая, «кинжальная», начинается в эпигастрии, быстро распространяется на весь живот, не иррадиирует.
- Острый панкреатит: нарастает постепенно, захватывая весь верхний отдел живота, часто опоясывающая, отдает в спину.
- Острый холецистит: появляется постепенно в области желудка, правого подреберья, иррадиирует в правую сторону тела – лопатку, плечо, спину.
- Нарушение кровообращения в кишечнике: внезапные, резкие болевые ощущения без четкой локализации, не иррадиируют.
- Расслаивающая аневризма брюшного отдела аорты: сопровождается внезапным обмороком и сильной болью в центральных отделах живота с иррадиацией в спину и паховую область.
Для каждой острой патологии существуют специфические симптомы, по которым врач ставит окончательный диагноз. В сомнительных ситуациях пациента оставляют на 48 часов в медицинской организации под постоянным наблюдением.
Болезнь Крона – серьезная хроническая патология, проявляющаяся иммунным воспалением разных отделов пищеварительной системы, одна из редких причин возникновения абдоминального болевого синдрома. Чаще заболевание развивается медленно и с рецидивами, что отражается на характере боли: сначала она еле заметна для пациента, затем становится нестерпимой и постоянной. Локализация зависит от того, какой отдел пищеварительного канала поражен. Сочетается с запором и жидким стулом, похудением, анемией, субфебрильной температурой.
Острая боль требует незамедлительного обращения в медицинское учреждение.
Острая разливающаяся боль вокруг пупка и по верхним отделам живота после приема пищи – признак гастроэнтероколита, при котором воспаление затрагивает слизистую желудка и кишечника на всем его протяжении. Начинается заболевание остро, резко, сопровождают болевой синдром отрыжка, понос, рвота, запор и другие признаки неблагополучия пищеварительной системы.
Дифференцируют абдоминальную боль с воспалением толстой кишки – хроническим колитом. Боль без четкой локализации, усиливается после раздражения кишечника любым пищевым продуктом, включая воду, при метеоризме, перед опорожнением кишечника. Основные проявления – метеоризм, отхождение газов, а при дополнительном поражении печени и желчевыводящих путей – горечь в ротовой полости, ощущение распирания в правом подреберье.
Дифференцируют абдоминальную боль с воспалением толстой кишки – хроническим колитом.
Тупая непрерывная боль, которая не купируется приемом спазмолитиков и усиливается после приема пищи, – проявление опухоли пищеварительной системы и других органов, находящихся в брюшной полости. Для злокачественных новообразований характерно постепенное усиление болевых ощущений и остальных клинических проявлений, субфебрильная температура, похудание.
Состояния, сопровождающиеся болью психогенного происхождения, объединяются в группу абдоменалгий. Абдоменалгии подозревают, когда не удается найти органическую природу болевого синдрома. Чаще эпизоды боли быстротечны, но могут приобретать хронический характер и беспокоить постоянно на протяжении дня.
К причинам болевых ощущений после еды относят патологии эндокринной и нервной систем, расстройства метаболизма и психики, эмоциональные стрессы, вегетативную дисфункцию.

Причины боли в животе после еды
После еды повышается давление в брюшной полости, усиливается работа органов и тканей организма – например, увеличиваются давление и пульс. В результате прием пищи рассматривают как пусковой фактор для обострения или первичного проявления не только заболеваний пищеварительного тракта, но и патологий дыхательной, сердечно-сосудистой систем.
Выяснить, из-за чего возникает боль и чем лечить выявленное заболевание, способен только врач. Самодиагностика и неадекватное лечение ведут к катастрофическим последствиям.
В процессе еды может случится, что большой кусок застревает в горле из-за некачественного пережевывания, или может произойти заглатывание инородных предметов случайно. В таких случаях, если не оказать помощь, человек испытывает дискомфорт, болевые ощущения и т.д. Что делать в такой ситуации, должен знать каждый.

При неправильном заглатывании комок застревает в области бифуркации трахеи и возле нижнего пищевого сфинктера. Наиболее часто такая ситуация возникает у маленьких детей, психически больных людей и при алкогольном опьянении. То есть у тех, кто не может в силу каких-либо обстоятельств полноценно контролировать себя.
- Что предпринять
- Медицинская помощь
- Заключение
Что предпринять
Человек, чувствуя, что кость застряла в горле, должен сразу съесть что-либо вязкой консистенции. Например, картофельное пюре, хлеб, жирный кефир и т.д. Если после употребления этих продуктов комок не исчез, это может означать, что он застряла глубоко в тканях. В таком случае лучше обратиться к врачу, чтобы не усугубить ситуацию. Врачи утверждают, что если разжевывать хлеб, то можно навредить, так как жесткая масса может надломить кость, и кусочек, который вонзился в стенки пищевода, так и останется там. Далее может активироваться воспалительный процесс.
Если застрял плохо пережеванный кусок пищи, то рекомендуют попить жидкий мед. Спешить при этом не следует, при каждом глотке рекомендуется особенно активно задействовать глотательные мышцы. А также можно вызвать приступ чихания, так как при этом мышцы начинают ритмично сокращаться, и комок сам по себе продвигается.
Еще эффективным методом извлечения кости является употребление растительного масла. Иногда достаточно 1-2 ложек масла для того, чтобы кость сама выскользнула и прошла в желудок.
Медицинская помощь
Если методы, описанные выше, не помогают, необходимо отправиться к врачу. В больнице для начала вызовут рвоту, чтобы попробовать вытолкнуть комок. Далее человека полностью обследуют для того, чтобы понять, почему пища застревает в пищеводе.

Методами обследования являются рентгенография и эндоскопия. Первый метод нужен для того, чтобы определить, в каком отделе пищевода находится инородное тело. Эндоскопия позволяет врачу оценить состояние слизистой оболочки. Если пища не проходит по причине наличия новообразований, то с помощью этого прибора можно взять ткани на биопсию.
Обратите внимание! Довольно часто, если пища не проходит и вызывает болезненность, это может значить наличие патологии под названием ахалазия кардия. То есть когда нарушена миграция пищи в желудок.
А также если пища регулярно застревает в пищеводе, то этому могут быть и другие патологические причины:
- опухолевые образования в пищеводе;
- стеноз пищевода;
- атония;
- эзофагит инфекционного характера;
- химический ожог.

В таких случаях человеку нужно серьезное лечение, так как эти патологии могут привести к негативным последствиям. При всех этих состояниях будут болевые ощущения или дискомфорт за грудиной. При некоторых патологиях боли распространяются еще на шею или руку.
К ощущению кома в пищеводе приводят также неврозы. При стрессе у человека повышается артериальное давление, и в результате отекает слизистая оболочка. В таком состоянии человеку хочется есть, и еда проходит в узкое отверстие. Еще для этого характерно зацепление пищи за рыхлые миндалины и стенки пищевода. Вследствие этого появляется дискомфорт, который человек может принять за комок пищи. При такой причине человека полностью обследуют, особенно важно назначение врача психиатра. Это будут седативные лекарства.
Заключение
Каждый человек должен знать, что следует делать, если в пищеводе застряла пища, так как такая ситуация может возникнуть где-угодно и когда-угодно. Но если еда застревает в пищеводе часто, то следует пройти обследование.
Раньше никогда не страдали от заболеваний желудочно-кишечного тракта, но теперь приёмы пищи сопровождаются болями в кишечнике. Приходится отказываться от любимых продуктов, стараясь уберечь себя от неприятных ощущений. Боли после приёма пищи мешают жить полноценно. Каковы причины недуга и как его лечить? Что делать, если боль застала в неподходящий момент? На эти и другие вопросы найдете ответы, прочитав статью до конца.
Причины возникновения боли
Прежде всего, причиной неполадок с кишечником становится неправильное питание: ночные перекусы, тяжёлые продукты, недостаточное пережёвывание пищи, несоблюдение водного режима. Иногда болям сопутствует понос, газы – такие симптомы говорят об отравлении или аллергии. Неподходящий продукт вызывает брожение и раздражение кишечных стенок. Стоит пересмотреть меню и выявить аллерген. Если соблюдаются основные правила здорового питания, но человек по-прежнему страдает от недомоганий желудочно-кишечного тракта, это свидетельствует о наличии заболеваний.
Синдром раздраженного кишечника
Заболевание встречается у людей разного возраста. Синдром раздраженного кишечника характеризуется болями в животе, спазмами, диареей, отёчностью живота, вздутием, ощущением полного кишечника после опорожнения. После еды всё вышеперечисленное усиливается. Причинами появления заболевания становятся:

- Наследственная предрасположенность.
- Ошибки в питании.
- Повышенный рост кишечных бактерий – дисбиоз.
- Нарушение нервных связей отдела головного мозга, отвечающего за работу желудочно-кишечного тракта.
Колит
Возникает болезнь вследствие поражения кишечника бактериями. Вначале отекает стенка толстой кишки, нарушается нормальный режим функционирования, начинается выделение слизи и появление симптомов:
- Слабость организма.
- Боль в области кишечника после еды.
- Тошнота.
- Повышенная температура тела.
- Запор.
- Жидкий стул.
Основные причины заболевания: неправильное питание, дисбактериоз, аллергия на пищевые продукты, нарушение работы пищеварительного органа после слабительного, частое использование клизм, наследственность. Боль после еды при колите появляется внизу живота слева или справа.

Энтерит
Энтерит – заболевание тонкой кишки. Нарушается нормальное функционирование органа вследствие воспаления. Появляется болезнь ввиду:
- Острой кишечной инфекции;
- Отравления токсическими веществами;
- Переедания;
- Чрезмерного употребления алкоголя;
- Непереносимости отдельных продуктов;
- Лекарственной аллергии;
- Курения;
- Заселения кишечника паразитами.
Основной симптом – жидкий стул до 15 раз в день. Дополнительно заболевание характеризуется тошнотой, резкой болью в животе после еды. Возникают белый налет на языке, вздутие живота, сухость кожи.
Профилактика желудочно-кишечных заболеваний
Нарушение процесса пищеварения приводит к сбою в работе всех систем организма. Основная причина болезней желудка, тонкой, толстой кишки – неправильное питание. Не стоит садиться на строгую диету, достаточно придерживаться простых правил:
- Последний приём пищи за три часа до сна (ночью пищеварение замедляется, непереваренная еда бродит в кишечнике).
- Соблюдение питьевого режима: минимум два литра воды.
- Три основных приёма пищи, два перекуса (самые тяжёлые продукты съедаются в обеденное время).
- Меню на 60% состоит из свежих овощей, фруктов.
- Есть минимум жареного, копчёного, острого, сладкого.
Посеянная причина заболеваний желудочно-кишечного тракта – инфекции. Тщательно мойте руки до и после еды. По возможности овощи и фрукты стоит обдавать кипятком.
Тщательно выбирайте продукты питания: поменьше химикатов, консервантов.
Стоит сократить количество алкоголя, сигарет, по возможности отказаться окончательно.
Как снять приступ боли
Случается, боль застигла в неподходящий момент: на работе, важном мероприятии, перед праздником. Избавиться от нее быстро в домашних условиях легко, но постоянно снимать боль нет смысла. После первого приступа стоит обратиться к врачу и начать лечение.
Снимают кишечную боль обычными спазмолитиками.
Но-шпа
Популярный препарат, выпускается в формате таблеток. Активный компонент – дротаверин, вспомогательные вещества: кукурузный крахмал, тальк, стеарат магния, повидон. Страна-производитель: Венгрия. При кишечном спазме пьют две таблетки однократно.

Новоспаз
Медикамент из Индии. Обладает спазмолитическим, обезболивающим, противовоспалительным действиями. Основные вещества: Ибупрофен, Питофенон, Фенпивериния бромид. Если болит кишечник, принимают четыре раза в сутки по одной – две таблетки. При остром спазме выпивают три таблетки. Противопоказания: беременность, непереносимость компонентов спазмолитических препаратов.
Папаверин
Российский спазмолитик. Активный компонент – Папаверина Гидрохлорид. Принимать две таблетки однократно либо по полторы таблетки трижды в день.
Чтобы быстро снять спазм, спазмолитик в нужном объёме запивают отваром мяты, после чего делают клизму в объёме 200 миллилитров с отваром мелиссы или мяты. После этого происходит отхождение газов и жидкий стул. В течение 12 часов после спазма употребление пищи категорически запрещено.
Лечение кишечных болей средствами народной медицины
Эффективность народных средств доказана многовековой практикой. Сегодня большинство специалистов предпочитает препараты с природными компонентами в составе. «Бабушкины» средства хорошо снимают спазм и боль, лечат желудочно-кишечный тракт. Если после еды болит живот, частый понос, в животе вздутие, на помощь придут отвары семя и трав.
Заваривают высушенную, измельчённую траву кипяченой водой, настаивают 15 мин. Можно делать отвар на водяной бане: в холодную воду добавить мяту и кипятить 5 мин. Изготавливают из расчёта: две столовые ложки травы на стакан воды. Отвар процеживают и пьют дважды в день по половине стакана после еды.

Льняное семя
Лечить кишечник можно при помощи семян. 4 столовые ложки льна заливают половиной литра кипятка. Емкость оборачивают полотенцем, настаивают отвар 20 мин. Принимают по 5 столовых ложек трижды за сутки.
Хвощ и тысячелистник
Для приготовления отвара смешайте по 20 г хвоща и тысячелистника. Залить сбор стаканом кипятка. Настаивать отвар в прогретой духовке 2 часа. Пить по половине стакана трижды в день до еды. Лечение курсом раз в 3 месяца поможет навсегда забыть о кишечных спазмах.
Укроп
Отвар прекрасно подойдет для экстренной помощи. Делать легко: столовую ложку семян укропа залить стаканом воды, дать настоятся 20 мин. Принимать при сильном сокращении кишки по половине стакана.
Желудочно-кишечный сбор
Продается сбор в готовом виде в аптеке. Состав: цветки ромашки, листья перечной мяты, семена укропа, аира корневища, корень солодки. Отличное спазмолитическое, противовоспалительное, антисептическое, желчегонное средство. Подходит для решения любых недомоганий пищеварительной системы.
Столовая ложка сбора (два фильтр-пакета) заливают 200 миллилитрами кипятка. Настаивают 20 мин. Пить по одной трети стакана три раза в день за 15 мин до еды. Противопоказания: беременность, период лактации, аллергия на некоторый компонент препарата, калькулёзный холецистит, обострение язвы желудка, язва двенадцатиперстной кишки. Лечение лучше проводить курсом (14 дней), иначе боли возникнут вновь.
Лекарственные препараты от боли в кишечнике
К лечению заболеваний кишечника подходят комплексно. Специалисты назначают противовоспалительные препараты, энтеросорбенты, пробиотики. Лучшими медикаментами для предотвращения болей в кишечнике после еды считаются нижеперечисленные препараты.
Брюлиум
Противовоспалительное лекарство. Форма выпуска – таблетки. Основное действующее вещество – домперидон. Пьют курсом (десять дней) по одной таблетке три раза. Таблетку кладут на язык до полного растворения. Препарат снимает спазм, устраняет тошноту, изжогу, вздутие, чувство переполненного желудка.
Смекта
Французский медикамент. Основное действующее вещество: смектит, форма выпуска – суспензия. Сорбирующий препарат. Очищает кишечник от скопившихся шлаков и продуктов распада. Содержимое пакета заливают водой. Пьют до и после еды. Взрослым назначают по три пакетика в день, курс лечения – семь дней.
Бифилар
Российский пробиотик. Выпускается в капсулах. Основные компоненты: бифидобактерии, лактобактерии, пребиотики. Восстанавливает микрофлору кишечника, снижает риск развития дисбактериоза, улучшает пищеварение. Курс лечения от пятнадцати до двадцати дней. Взрослые пьют по одной таблетке дважды в сутки.
У каждого 2-го человека иногда в животе все бурлит и урчит. Возникает это, как правило, на фоне желания покушать, но иногда это может указывает на наличие заболевания, которое не следует игнорировать. Следует сходить к специалисту, который поможет выяснить причины бурления.
Урчание в животе – причины
Если это явление частое, то у человека возникает вопрос: а почему бурчит живот? Появиться неприятное бурление может внезапно (чаще в самый ответственный момент) и остановить его усилием воли или просто желанием нельзя. Бурчание в животе проявляется по следующим причинам:
- Чаще это явление возникает по причины голода. Отсутствие еды в желудке провоцирует громкое урчание. Случается это на протяжении дня или утром, особенно, если вы пропустили свой привычный прием пищи.
- Иногда срабатывает и обратный эффект, когда человек сильно переел. Шум получается сильнее, если до этого человек длительное время не кушал, а потом была тяжелая, жирная еда.
- Бульканье, урчание возникает на фоне сильных эмоциональных переживаний.
- Причиной громкого звука из живота может стать алкоголь, газировка.
- Смена положения тела способа спровоцировать урчание в животе из-за того, что жидкость в кишечнике или желудке начинает переливаться.
Все эти причины не несут организму человека никакой угрозы, доставляют только некоторый уровень дискомфорта и неловкости, но не всегда это так. Иногда урчит в животе при развитии некоторых болезней. Как правило, этот симптом указывает на какие-то патологии ЖКТ, к примеру, дисбактериоз. Помимо звука в таких случаях проявляется боль, вздутие и другие неприятные ощущения.
Урчит в животе после приема пищи
Когда возникают неприятные ощущения, после еды урчит в животе, то данный процесс говорит о сбоях в функционировании желудочно-кишечного тракта. Нормой это явление считается до приема пищи, но не после него. Урчание в желудке не всегда указывает на патологию, к примеру, вызывает в животе бурчание тяжелая пища. Если появилось вздутие, боль, то возможно развился дисбактериоз. К признакам этого заболевания еще относится появление позыва к дефекации сразу после принятия еды.
Еще одной причиной урчания может стать первая стадия гастрита. Для диагностирования нужно прийти на прием к гастроэнтерологу. Это заболевание опасности жизни человека не несет, но без должного лечения может стать язвой желудка. Неприятные ощущения усилятся, а комфорт жизни понизится. В крайних случаях может произойти прободение, которое без скорой медицинской помощи приводит к смерти.

Почему урчит в животе постоянно
Нельзя игнорировать такое состояние, когда у вас постоянно урчит в животе. Если вы точно знаете, что покушали недавно, не меняли на днях диету, то вызвано это явление точно не желанием перекусить. Такой эффект способен давать опять же дисбактериоз, который провоцируют, находящиеся в кишечнике бактерии. Болезнь порой вызвана длительным приемом антибиотиков, медикамент убивает полезную флору и открывает путь для размножения возбудителя. Постоянно урчать живот может по следующим причинам:
- Крупный пищевой комок, который находится в брюшной полости, сопровождается усиленной перистальтикой во время передвижения. Это может создавать урчание в животе.
- Образование избыточного количества кишечного газа, что происходит при нарушении баланса микрофлоры кишечника.
- Провоцировать усиление перистальтики могут неперевариваемые, твердые вещества.
Когда на фоне урчания появляются другие симптомы (боль, метеоризм, вздутие, трудности с дефекацией), это говорит о расстройстве в работе ЖКТ. Самостоятельно диагностировать, что спровоцировала симптомы, тяжело, поэтому за помощью необходимо посетить врача. Большинство возможных заболеваний хорошо поддаются лечению и затягивать с этим вопросом не нужно.
- Быстрые углеводы - таблица продуктов. Список быстрых углеводов
- Какая температура должна быть в холодильнике. Как выставить идеальную температуру в холодильнике и морозилке
- Как убрать мешки под глазами в домашних условиях
Урчание в животе и жидкий стул
В народе говорят, что «бурчит живот», но часто происходит урчание в кишечнике, а не желудке. Иногда этот симптом сопровождается поносом, что практически на 100% указывает на дисбактериоз. Причиной становится прием антибиотиков, питание фаст-фудом (особенно на ходу). Низкое качество пищи приводит к повышенной нагрузке на ЖКТ, что провоцирует сильное урчание в животе и понос. Главным основанием для возникновения болезни становится нарушение баланса микрофлоры кишечника.
Диарея или понос, которые сопровождают урчание, вызваны, как правило, инфекцией. Попасть она в организм человека может вместе с некачественной пищей. Справиться с этим симптомом помогают обычные абсорбенты, после приема которых становится легче. Определить точно причину может врач, обратиться к нему рекомендуется, если болезненное состояние продолжается длительное время.

Урчит в левом боку
Данный симптом указывает на значительное усиление перистальтики желудка, толстого кишечника. Урчание в левом подреберье возникает при стремительном продвижении пищевого комка. Иногда химическая обработка еды значительно задерживается, что сильно затрудняет процесс переваривания. Вместе с этой гиперактивностью порой развивается диарея, причины которой могут быть разнообразны. Урчание в левом подреберье причины:
- Урчание в левом боку становится проявлением инфекционного гастроэнтерита или химического раздражения. Как правило, это связано с чрезмерным употреблением алкоголя, проникновением токсинов в организм или отравления.
- Сильное урчание способна вызывать диарея с синдромом раздраженного кишечника.
- Может проявится бурление при сильных стрессах, страхе или других эмоциях, пищевой аллергии.
У ребенка бурлит в животе
Родители очень тщательно следят за состоянием своего малыша, поэтому, когда у ребенка урчит в животе, у них возникают обоснованные опасения. Как правило, это подсказывает маме, что пора покормить новорожденного. Если же после кормления проблема осталась, добавилась боль, диарея, это указывает на дисбактериоз. Патология развивается на фоне дисбаланса микрофлоры в кишечнике. Убрать симптомы патологии можно только при помощи адекватного лечения.
Когда ребенок при наличии урчания в животе жалуется на то, что бывают периодические боли, следует пересмотреть его рацион питания. Убедитесь, что нет продуктов, вызывающих раздражение со стороны ЖКТ. Исключите вредные продукты и, если симптомы пройдут, то проконсультируйтесь с педиатром на счет дальнейших действий. Если длительно и громко урчит живот у грудного ребенка, следует сразу же обращаться к врачу.
Булькает в животе при беременности
При вынашивании ребенка будущая мама беспокоится сразу о двух организмах, поэтому любые изменения вызывают тревогу. Урчание в животе при беременности может возникнуть у каждой даже, если ранее такого не наблюдалось. Симптом часто вызван изменением гормонального фона. Прогестерон при высокой концентрации способен расслабить гладкую мускулатуру, затрагивая кишечник. Во второй половине срока бурления происходят из-за смещения части этого органа маткой из-за роста плода.
Все вышеописанные факторы приводят к сильному газообразованию, нарушению дефекации, снижению перистальтики. Чтобы избавиться от симптоматики, необходимо составить подходящую диету. Беременным всегда хочется кушать, поэтому сокращать количество еды не стоит, следует исключить раздражающие продукты. Перед сменой рациона лучше проконсультироваться с терапевтом, потому что схожие симптомы может вызывать патология поджелудочной железы, печени, кишечника или язва.
- Греческие фамилии женские и мужские
- Гриб рейши - лечебные свойства. Применение настойки, экстракта или чая гриба рейши для лечения болезней
- Спондилоартроз пояснично-крестцового отдела позвоночника: лечение

Постоянное урчание в животе и газы
Как правило, происходит такое явление на фоне употребления некачественной пищи. Главные признаки метеоризма – постоянно урчит в животе и газы. Пучить может после слишком кислой, жирной еды, продукции с газом. В кишечнике скапливается значительное количество газов, которые не могут выйти наружу. Возникает урчание в животе из-за неправильной диеты, усугубляется ситуация, если присутствует в пище много не перевариваемых углеводов.
Если пить очень быстро, проглатывать крупные куски еды без жевания, тоже может возникнуть метеоризм. По этой причине эта проблема часто беспокоит людей, которые кушают на ходу фаст-фуд. Еще одной причиной может стать разговоров во время трапезы или продукты с содержанием лактозы. Накапливаться газы будут при частых запорах, которые замедляют ход пищи, увеличивая вероятность ферментации содержимого.
Почему урчит в животе, когда голоден
Это самая естественная причина бурчание желудка. Переживать о том, почему урчит в животе, когда голоден, не следует, потому что это нормальная реакция организма при длительном отсутствии приема пищи. Утром организм запускает все системы, ускоряет процессы и требует восстановить затраченную энергию. Живот начинает издавать звуки, сообщая, что пора покушать.
Такой же механизм происходит не только утром, но и днем или вечером. Избавиться от надоедливого урчания можно очень легко – покушайте. Чтобы не попадать в неловкие ситуации, перед важными встречами всегда перекусывайте что-нибудь легкое. Чувство голода не только вызывает бурчание, но и отвлекает во время беседы, не дает сконцентрироваться на проблеме. Пить таблетки или какие-то другие лекарства не нужно.
Урчит в правом боку под ребрами
Очень сложно самостоятельно определить, что вызывало данный симптом. Урчание в правом подреберье должно сопровождаться какими-то дополнительными симптомами, чтобы можно было говорить о какой-то патологии. К примеру, кислая отрыжка говорит о наличии холецистита, панкреатита. Если появилось расстройство, боль справа, то это указывает на отравление. Нужно принять меры, чтобы избавиться от токсина. Точно определить причину урчания можно только при посещении больницы.
Как избавиться от урчания в животе
Главная задача перед тем как принимать какие-то меры – определить причину данного состояния. Способ того, как избавиться от бурления в животе, напрямую зависит от провоцирующего фактора. К примеру, необходимо просто покушать или исключить из питания определенные продукты. Если же симптом вызвало заболевание, то понадобится медикаментозная терапия помимо диеты.
Таблетки от урчания в животе
Если вызвано урчание не голодом, то понадобится прибегнуть к помощи врача. При обнаружении заболеваний специалист назначит схему лечения. Для лечения рассматриваемого симптома, как правило, применяют типичные таблетки от урчания в животе:
- Мотилум. Подходят для детей/взрослых с массой тела более 35 кг. Пьют лекарство до еды, максимальная суточная доза не должна превышать 80 мг.
- Эспумизан. Ветрогонное средство, которое избавляет кишечник от скопления газов.
- Линекс. Этот медикамент принимают во внутрь после еды. Для деток младше 3-х лет содержимое капсулы можно размешать в воде.
Если у человека урчит в животе после приема пищи, это может говорить о нарушениях в работе органов пищеварения. При постоянном урчании необходима консультация гастроэнтеролога.
Причин может быть много, если урчание сопровождается болью и газообразованием, это может свидетельствовать о серьезных заболеваниях желудочно – кишечного тракта.
Причины урчания в животе после еды
Шумы при естественных физиологических процессах могут иногда появляться, но если это явление постоянное, следует обратить на это внимание. Это может происходить по нескольким причинам:
- употребление пищи второпях, проглатывание целых кусков, не пережевывая, разговоры во время еды способствуют заглатыванию воздуха и его скоплению в пищеварительных органах;
- употребление слишком жирной или богатой клетчаткой пищи, это может быть горох или фасоль, капуста и блюда из нее, виноград;
- питание всухомятку, недостаток жидкости;
- переедание или голодание;
- злоупотребление алкоголем и газированными напитками, в этом случае не только урчит в животе, но и скапливаются газы;
- прием некоторых лекарственных средств;
- эмоциональное напряжение, переживание стрессов;
- положение тела, в котором сдавливаются внутренние органы;
- плохое детское питание, если речь идет о грудных детях.
Эти причины могут провоцировать единичные случаи урчания в животе после еды, но есть ряд серьезных заболеваний, которые вызывают этот неприятный симптом:
- при дисбактериозе из-за нарушения микрофлоры кишечника, что является одной самых частых причин вздутия живота и урчания;
- при хроническом гастрите, который сопровождается болью в желудке, изжогой, тошнотой и отрыжкой;
- при дискинезии толстой кишки, из-за затрудненного продвижения продуктов пищеварения;
- при хроническом панкреатите из-за нарушения ферментации и плохом переваривании пищи.
Ряд инфекционных заболеваний могут вызывать урчание в животе после еды. Это может быть дизентерия, которая вызовет дополнительные симптомы в виде диареи, рвоты, повышения температуры. Сальмонеллез также может стать причиной шумной работы внутренних органов.
Признаки заболеваний при урчании в животе
Сильное урчание в животе чаще всего бывает естественной реакцией на прием жирной пищи, кондитерских сдобных изделий, газированных напитков, жирных молочных продуктов. Все это тяжело усваивается организмом, способствует образованию газов и вызывает странные звуки.
При употреблении несовместимых продуктов, которые вызывают брожение в кишечнике, тоже можно слышать булькающие звуки. Но есть ряд дополнительных симптомов, которые говорят о развитии серьезного заболевания:
- нарушение стула – понос или запор;
- тошнота и рвота;
- боли в желудке;
- неприятная отрыжка;
- повышение температуры;
- боли в животе;
- повышенное потоотделение;
- плохой аппетит;
- не переваренные кусочки пищи в фекалиях.
Все эти признаки требуют визита к гастроэнтерологу для обследования. Иногда бывает урчание в животе при гормональной перестройки женского организма во время беременности. Но если, кроме урчания ничего больше не беспокоит, не стоит настораживаться.
У женщин, как и у мужчин, урчание может вызвать период климакса, в это время организм тоже перестраивается и может реагировать такими звуками.
В остальных случаях урчание, сопровождаемое перечисленными симптомами требует обращения к врачу и назначения лечения.
При инфекционных болезнях симптоматика несколько меняется:
- понос, может быть с кровянистыми прожилками, пенистый или водянистый;
- тошнота и рвота, не приносящая облегчения;
- интенсивные боли внизу живота, могут отдавать в область поясницы;
- головные боли, появление температуры, головокружение;
- общая слабость организма.
Такие патологические симптомы могут появляться при токсикозе во время беременности, но если подключается боль внизу живота, необходимо срочно обратиться к гинекологу, это может говорить об угрозе выкидыша.
Пережитый стресс или нервное перенапряжение могут вызвать расстройство желудка, тошноту и рвоту, что будет сопровождаться урчанием живота. В этом случае нужно заниматься лечением психического состояния человека.
Урчание в животе может появиться при аллергической реакции на пищевые продукты или лекарственные препараты, тогда дополнительно будут следующие симптомы:
- аллергическая сыпь на теле и лице;
- аллергический кашель и насморк;
- слезотечение;
- дисбактериоз;
- незначительное повышение температуры тела.
Любое отклонение от нормы в самочувствии требует обследования и назначения лечения врачом. Самолечение может привести к необратимым последствиям и ухудшению состояния.
Диагностика

Макет кишечника для диагностики
При урчании в животе после еды необходимо установить причину и назначить лечение. Для этого проводится ряд мероприятий, направленных на определение диагноза:
- лабораторные исследования крови;
- сбор мочи для анализа;
- гастроэндоскопия для выявления болезней желудка и двенадцатиперстной кишки;
- УЗИ органов брюшной полости;
- рентген органов с применением контрастного вещества;
- визуальный осмотр больного, сбор анамнеза и пальпация органов брюшной полости.
При определении причины урчания в животе и выявлении заболевания, врач назначает лечение.
Лечение
Терапия напрямую зависит от причины заболевания, но направлена в первую очередь на устранение симптомов:
- препараты, направленные на улучшение работы органов пищеварения;
- лекарства для снятия рвотных позывов;
- нестероидные противовоспалительные средства для снятия болей воспалительного характера;
- лекарственные средства для устранения метеоризма и вздутия живота;
- антигистаминные препараты;
- антибактериальная терапия при инфекционной природе заболеваний.
Если урчание в животе возникает по причине патологии органов пищеварения, назначается комплексное лечение, направленное на снижение обострения болезни и лечение. Самостоятельно можно применить, изучив внимательно инструкции следующие препараты:
- Мезим Форте;
- Эспумизан;
- Линекс;
- Активированный уголь;
- Панкреофлат.
Если проблема возникает у грудных детей, лекарства применяют с осторожностью и по назначению врача. Можно использовать Эспумизан или укропную воду.
При патологиях пищеварительного тракта, вызывающих урчание, необходимо следить за режимом и рационом питания. Надо придерживаться диеты и правильно принимать пищу:
- не рекомендуется разговаривать во время еды;
- поглощать пищу в спешке, не пережевывая ее;
- запивать еду газированными напитками;
- питаться всухомятку;
- пища должна употребляться дробно, часто, но понемногу.
Из рациона питания надо исключить:
- продукты, вызывающие брожение и повышающие газообразование – бобовые, пиво, сдоба, кондитерские изделия;
- продукты, богатые клетчаткой;
- жирное, острое, маринады;
- алкоголь и газированные напитки;
- жирные молочные продукты.
Пищу нужно употреблять вареную, или приготовленную на пару. Лучше, если это будут супы на вторичном бульоне, разваренные каши, пюре из различных овощей.
Можно применять для лечения и народные средства в виде укропной воды, но консультация с врачом необходима ввиду того, что лекарственные травы тоже могут иметь противопоказания.
Если выявлено, что у больного индивидуальная непереносимость лактозы, необходимо отказаться от употребления молочных продуктов. Возможно, этого будет достаточно для устранения урчания в животе после еды.
Рекомендации при урчании в животе после еды
Самое главное правило – правильное питание, пища должна пережевываться не менее 20 секунд. Это способствует нормальному выделению желудочного сока. Для хорошего переваривания пищи в желудке не рекомендуется пить жидкости непосредственно перед едой, во время приема пищи или сразу после еды. Надо подождать 20-30 минут, иначе, жидкость разбавляет желудочный сок, снижая концентрацию соляной кислоты, пища остается непереваренной и начинает гнить в кишечнике, вызывая органические процессы брожения.
Лучше стакан обычной воды выпить за 40 минут до приема пищи и через час после. В первом случае вода будет способствовать выработке желудочного секрета, а во втором – выведению шлаков.
Для устранения урчания рекомендуется есть сырые фрукты и овощи, зелень, лук и чеснок. А вот сладкое и сдобное после еды лучше не употреблять. То же самое можно сказать и о винограде с грушами. Все эти вкусности вызывают брожение и урчание в животе.
Здоровое питание, занятия физкультурой и режим способствуют устранению многих неприятных симптомов, в том числе и урчание в животе.
21 ноября 2016, 7:13 2 комментария 204,891
- 1 Особенности состояния
- 2 Причины чувства переполненного желудка
- 3 Тяжесть в животе при гастрите или язве
- 4 Вздутие живота при панкреатите или раке желудка
- 5 Профилактика и лечение
- 5.1 Профилактика
- 5.2 Лечение
- 6 Народные средства
Поел немного, а чувство такое будто объелся, желудок полный, чувствуешь тяжесть, переполненность, распирание, вздутие. Что это может быть? Какие причины такого состояния? Почему постоянно присутствует ощущение полного живота, даже когда не ел? Что делать? Как лечить? К сожалению, эти и подобные вопросы люди задают себе уже слишком поздно. Остановитесь, прислушайтесь к тому, что организм хочет сказать. Возможно, это спасет вас от тяжелых последствий.

Особенности состояния
Немедленно обратитесь за медицинской помощью, если кроме тяжести в желудке вы наблюдаете у себя:
- стул жидкий с примесями крови, темный;
- перебои с дыханием;
- учащенное сердцебиение;
- боль в животе;
- лихорадку и головокружение;
- рвоту темными массами;
- слабость, повышенную потливость;
- боль в грудной клетке.
Причины чувства переполненного желудка
Возникновение чувства раннего насыщения, переполненности, распирания подложечной области, как следствие незначительных расстройств пищеварительной системы:
- Непереносимость молочного сахара, когда пищеварительный тракт не переваривает лактозу. Чем старше человек, тем меньше выделяется ферментов, способных переварить лактозу. Сахар не расщепляется и начинает бродить, выделяя газы. Это и есть причины вздутия живота.
- Пищевая аллергия – состояние, при котором организм человека не воспринимает некоторые продукты питания. В таком случае консультация врача-диетолога обязательна.
- Состояние быстрого насыщения и ощущение переполненного живота может возникать у заядлых курильщиков. Слизистая желудка раздражается никотином и перестает полноценно выполнять функции.
- Беременная женщина также жалуется на ощущение подобных симптомов. Кислотность желудочного сока, как правило, повышается, отсюда тошнота и чувство тяжести в желудке, переполнения живота.
- Функциональное расстройство желудка, функциональная диспепсия или синдром раздраженного кишечника – комплекс симптомов, который включает боль и чувство дискомфорта в желудке. Человек ощущает тяжесть, боль, желудок будто распирает, есть чувство переполнения живота, рвота, отрыжки. Функциональная диспепсия характерна для пациентов с нарушениями моторики и гиперчувствительностью рецепторов желудка к растяжениям. Причины такого состояния – стрессы и серьезные психологические переживания. Облегчение психического состояния больного является наилучшим лечением в этой ситуации.
Возникновение ощущения наполненности подложечной области может быть следствием серьезных болезней. Тяжесть в желудке, сочетающаяся со вздутием живота, повышенным газообразованием, может свидетельствовать о наличии серьезных заболеваний: гастрита, язвы, панкреатита и злокачественных новообразованиях.
Тяжесть в животе при гастрите или язве
Гастрит – внутренние стенки желудка воспаляются, вследствие неправильного, некачественного питания, инфицирования микроорганизмами, дисфункции выделений соляной кислоты. Симптомы гастрита:
- тяжесть желудке;
- тошнота после еды;
- рвота;
- отрыжки;
- боли в подложечной области.
Язва – формируются ранки на стенках желудка. Симптомы болезни такие же, как при гастрите. Однако язва более опасная болезнь осложнениями: кровотечение, когда ранка становится сквозной.
Вздутие живота при панкреатите или раке желудка
Панкреатит – неспособность поджелудочной железы вырабатывать ферменты для переваривания пищи. Симптомы панкреатита:
- живот распирает, даже если желудок не наполнен пищей;
- ощущение переполнения желудка, при приеме небольшого количества пищи;
- тошнота, возможно рвота;
- боли в околопупочной области;
- «жирный», светлый кал.
Рак желудка. Опасна болезнь тем, что сразу ее не распознать. Симптомы похожи на симптомы гастрита, поэтому многие не придают большого значения этому, а когда обращаются к врачу, то уже может быть поздно. Однако подозревать опасную болезнь стоит, когда человек беспричинно худеет, слаб, быстро утомляется, и у него незначительно повышена температура тела.
Профилактика и лечение
Профилактика
![]()
Противопоказано переедания для профилактики заболевания.
Противопоказано переедание. Питаться нужно небольшими порциями в одно и то же время 5 раз в день. Последний прием еды за 2 часа до сна.
Лечение
Самолечением заниматься опасно. Курс лечения назначается врачом. Гастроэнтеролог назначит необходимые препараты и определит дозирование. Это могут быть:
- Обволакивающие препараты, такие как суспензии “Фосфалюгеля”, “Маалокса”, “Гевистона” и другие. Они обволакивают стенки желудка, препятствуют желудочному соку и кислоте в нем раздражать желудок.
- Ферментные препараты: таблетки “Панкреатина”, “Креона”, “Мезима” – добавляют ферменты для дополнительной помощи при переваривании пищи.
- Спазмолитические препараты: пилюли “Но-шпы”, “Папаверина” и другие. Они расслабляют мышцы желудка, снимают боль и спазм.
Если проблемы с желудком у вас связаны с психологическим состоянием, то следует назначить встречу с психологом, походить на беседы и, при необходимости, принять курс препаратов для успокоения.
Народные средства
![]()
Рекомендовано пить напиток из цветков ромашки.
Если переполненный желудок, можно порекомендовать напиток из цветков ромашки. Напиток может быть холодный или теплый. Холодный напиток можно делать следующим образом: 10 ч. л, цветков ромашки залить 2 стаканами кипяченой воды, естественно остывшей. Настаивать 8-10 часов. Выпить небольшими порциями за два дня. Для изготовления горячего напитка нам понадобится 1 ст. л. соцветий. Ее залить 1 ст. горячей воды. Настаивать 15-20 мин. Одну третью стакана процедить и выпить за 30 мин. до еды три раза в сутки.
Желудок постоянно переполненный, даже если ел немного, тошнота, рвота, боли – неприятные ощущения. Какие бы причины такого состояния не были, так организм сигнализирует вам о чем-то. Необходимо проконсультироваться с врачом и пересмотреть образ жизни.
Заболевания проявляются по-разному. Непроходящее ощущение кома в пищеводе, чувство удушья, зловонная отрыжка, вызывают мучительные переживания и поиск возможного диагноза. Между тем, подобный симптом может стать как проявлением пережитого стресса или чрезмерным увлечением вредной пищи, так и признаком серьезного заболевания. Рассмотрим, какие патологии способны вызывать подобный дискомфорт и к кому обратиться за консультацией.
Содержание
- Симптомы дискомфорта
- Ком и отрыжка, как признак эзофагита
- Неприятное чувство комка в горле как проявление стресса
- Гормональная причина неприятных ощущений
- Неприятное ощущение, будто что-то мешает или застрял пищевой комок
- Как связаны заболевания сердечно-сосудистой системы и дискомфорт в пищеводе
- Заболевания ЛОР-органов
- Патология позвоночного ствола
- Травмы органа
- Ощущение кома и новообразования в органе
Симптомы
При обращении за медицинской помощью, главная жалоба пациентов – ощущение, что в пищеводе что-то застряло.

В беседе выясняются и другие неприятные симптомы:
- Изменение тембра голоса, возникновение охриплости или осиплости.
- Эпизодические приступы изжоги, жалобы на то, что печет в подложечной области.
- Появление частой отрыжки воздухом, кислым, горечью.
- Навязчивый кашель.
- Болезненность и дискомфорт при глотании или при резком вдохе.
- Трудность с проглатыванием пищи, свидетельствующая о наличии дисфагии.
- Давящие ощущения за грудиной, вызывающие страх удушья.
Такие пациенты часто сглатывают слюну или пьют много жидкости, надеясь протолкнуть то, что застряло и избавиться от чувства кома. Другим проявлением становится рефлекторное покашливание. У человека нарушается ночной отдых из-за опасения задохнуться во сне. Появляется раздражительность и нервозность из-за чувства, что пища стоит или что-то застряло в пищеводе.
Подобные симптомы присутствуют не все сразу и появляются периодически:
- при конкретном положении тела;
- при злоупотреблении определенными продуктами;
- в стрессовых ситуациях;
- после физических нагрузок, связанных с наклонами;
- при переутомлении, недостатке сна и свежего воздуха.
Под неприятные ощущения в пищеводе могут маскироваться даже патологии, не связанные с пищеварительным трактом. Впечатление, что стоит еда в пищеводе может вызываться давящим чувством за грудиной или воспалительными процессами в соседних органах.
Эзофагит, как причина кома в пищеводе и отрыжки
В большинстве случаев появления кома в пищеводе и отрыжки воздухом, причина кроется в слабости пищеводного сфинктера. Это мышечное кольцо на стыке пищевода и желудка, призванное предотвратить обратный заброс пищи. Когда оно не справляется со своей функцией, агрессивная желудочная среда проникает в пищеводную трубку и раздражает слизистую. Такое состояние называется рефлюксом и сопровождается изжогой (ощущением, что за грудиной что-то горит и жжет). Частое и длительное раздражение слизистой пищевода приводит к ее воспалению – эзофагиту с характерными симптомами:
- тяжесть и изжога сразу после приема пищи;
- распирание и чувство воздуха в желудке;
- кислая или воздушная отрыжка.
Провоцировать развитие эзофагита может пищеводная грыжа. При этом нарушается нормальная работа мышечного аппарата. Перистальтика органа замедляется, пища застревает в пищеводе и плохо проходит в желудок. Особенно плохо, при наличии эзофагита, сказывается переедание. Потребление пищи непосредственно перед сном обеспечивает тяжесть, ком в пищеводе и отрыжку, так как в горизонтальном положении транспортировка пищевых масс еще более замедляется.
Дискомфорт в пищеводе, как следствие стресса
Фраза «от переживания ком в горле встал» имеет физиологическое обоснование. При сильных эмоциях, как негативных, так и положительных, происходит спазм мышц гортани, глотки, верхней части пищевода. Отсюда возникает чувство нехватки воздуха и неприятное ощущение комка в пищеводе.

У эмоционально стабильных людей подобные явления кратковременны, проходят быстро и без последствий. Длительное сохранение симптомов наблюдается:
- у людей неврастенического типа, склонных к частым сменам настроения;
- в детском возрасте при длительных стрессовых ситуациях (ссоры между родителями, развод, смена места жительства или учебы, экзамены);
- у женщин во время вынашивания ребенка или в период менопаузы;
- при работе, связанной с повышенным вниманием и ответственностью.
Избавиться от комка в горле в этом случае помогают: прогулки на свежем воздухе, психотерапевтическая помощь, прием легких седативных препаратов, смена обстановки.
Гормональная причина дискомфорта в пищеводе
При возникновении кома в пищеводе причиной может стать наличие зоба. Заболевание возникает вследствие недостатка йода и компенсаторного увеличения ткани щитовидной железы. Топографически пищевод расположен прямо по центру щитовидной железы, примыкая к ней, и разделяя на две доли.

Увеличение тканей приводит к сдавлению пищеводной трубки, сужению просвета и ощущению, что что-то мешает при глотании и запрокидывании головы. Существуют и другие признаки:
- затрудняется вдох при откидывании головы назад;
- появляется повышенная раздражительность, утомляемость, сонливость;
- наблюдается усиленное выпадение волос;
- отмечаются резкие колебания в весе.
При наличии подобных симптомов следует срочно обратиться к врачу – эндокринологу.
Трудности с глотанием и задержка пищи при дисфагии
Дисфагия – нарушение глотательных движений может появиться вследствие мышечного спазма, анатомических особенностей, после перенесенного инсульта, возрастной атрофии и других состояний. При этом неприятное ощущение, что еда стоит в пищеводе вполне обосновано. Патология сопровождается:
- чувством распирания за грудиной;
- трудностью с прохождением плотной пищи;
- усиленным актом глотания;
- нехваткой воздуха при приеме пищи.
Кашель от желудка и пищевода, сопровождающий дисфагию вызывается скоплением пищевых масс. При этом патология не приносит болевых ощущений.
Связь кардиопатии и дискомфорта в пищеводе
Как ни странно, но ощущение, что в пищеводе как будто ком стоит, может быть одним из признаков проблем с сердцем.
Такую симптоматику дает стенокардия, ИБС, атеросклероз сосудов сердца. При этом чувство кома в пищеводе и сильный кашель появляются, как первые «звоночки». Далее присоединяются:
- жжение за грудиной и в эпигастрии;
- боль, отдающая в левую половину тела: лопатку, плечо, шею;
- внезапная слабость;
- нарушение дыхания.
Первое, что необходимо сделать в такой ситуации – вызвать неотложную помощь, при возможности самостоятельно двигаться, обратиться к врачу – кардиологу.
ЛОР-патологии, вызывающие дискомфорт в пищеводе
Близкое соседство пищеварительной и дыхательной системы способствует смешению симптомов при воспалительных процессах. Так появление кома в грудине или пищеводе возможно при развитии трахеобронхита, трахеита, ларингита, поскольку отекшие ткани сдавливают просвет пищеводной трубки. При катаре (воспалении)верхних дыхательных путей добавляется трудность и боль при глотании.

Чаще всего острые воспалительные заболевания протекают с повышением температуры, кашлем, признаками интоксикации. Если же процесс вялотекущий, и дискомфорт в пищеводе – единственный признак, отличить пищеварительную патологию от дыхательной самостоятельно сложно. Правильный диагноз поставит отоларинголог, к нему и следует обратиться.
Как влияют патологические изменения в позвоночнике
Верхний отдел пищевода тесно связан с окружающими органами. Поэтому дегенеративные изменения в позвоночных дисках и травмы позвоночного столба негативно сказываются на процессах проглатывания и продвижения пищи. Нарушение иннервации вызывает ощущение в пищеводе, как будто что-то мешает и появилось инородное тело.
Что оказывает влияние:
- остеохондроз шейного и грудного отделов;
- дегенеративные изменения междисковых хрящей и образование позвоночных грыж;
- ущемление межреберных нервных окончаний;
- травмы и воспаления.
Иногда при ущемлении нерва в грудном или шейном отделе появляется ощущение, что неприятно печет в горле и пищеводе, а боль может отдавать в область сердца. Возникает ограничение в движениях, частые головные боли по типу мигрени. Подобные проявления свойственны людям, длительно находящимся в статическом напряжении, чья работа связана с однообразными движениями.
Травмы внутренней стенки органа
В ощущении кома в пищеводе причина может скрываться в нарушении целостности слизистой оболочки. Повреждение вызывает отек и кровотечение, что воспринимается, как инородное тело, которое невозможно проглотить и протолкнуть жидкостью, кажется, что пища стоит на месте. Травмировать стенку можно как случайным проглатыванием острых продуктов (рыбная кость), так и при экстремальных экспериментах. Часто подобные повреждения возникают после эндоскопических обследований, но в этом случае симптомы проходящие. Травма пищевода может стать прямым следствием удара в грудную клетку.
Чувство кома при новообразованиях
Опухолевидные образования не только нарушают транспортировку пищи, но являются потенциальной угрозой жизни человека. Среди доброкачественных процессов встречаются полипы, но и они несут опасность склонностью к кровотечениям из-за постоянного механического раздражения пищей. Особую серьезность вызывает малигнизация – процесс перерождения опухоли в злокачественное образование. На что следует обратить внимание в симптоматике:
- плохо проходит пища при сохранении глотательного рефлекса;
- слизистые выделения из горла при отсутствии воспалительного процесса;
- появление сукровичных выделений.
При наличии данных признаков болевые ощущения отсутствуют. Но могут наблюдаться: сонливость, постоянная усталость, дискомфорт при глотании в пищеводе, повышенная потливость.

В большинстве случаев чувство кома в пищеводе сигнализирует о неполадках в организме. Но иногда, таким образом, иммунная система реагирует на воздействие аллергена или передозировку лекарственных средств при длительной терапии. Установить точный диагноз может лишь узкий специалист, проведя необходимую диагностику.
Читайте также:



